Mulți oameni au auzit sau au citit că peste 60.000 de persoane participă în fiecare an Atacuri de cord mor diferite moduri. Infarctul este una dintre cele mai frecvente cauze de ședere în spital în Germania și una dintre cele mai frecvente cauze de deces. O mare parte a populației nu se gândește decât la cel mai faimos cuvânt, atac de cord, atunci când aud cuvântul infarct. Dar care este exact un atac de cord, ce îl provoacă și cum îl tratează medicii?
Ce este un atac de cord?

Infarctul este moartea țesutului propriu al organismului, ca urmare a aportului insuficient de oxigen. Acest lucru se întâmplă din cauza lipsei de sânge bogat în oxigen în țesutul afectat și a vaselor de sânge care furnizează.
La fel ca în cazul lipsei de intrări, infarctul poate fi declanșat și din lipsa unei ieșiri de sânge, deoarece cantitatea acumulată de sânge împiedică și noua intrare. Infarctul este adesea înțeles prin infarct. Cu toate acestea, este posibilă și închiderea unei artere în retină sau nervii optici ai ochiului. Drenarea sângelui prin venele unui țesut poate provoca, de asemenea, un atac de cord.
Embolismele sunt, de asemenea, o cauză frecvent observată. Acestea sunt particule cu compoziție diferită spălate în sânge. Astfel de ocluzii vasculare pot fi grăsimi, oxigen (bule de aer prinse) sau cheaguri de sânge. Sunt posibile substanțele proprii și străine ale organismului.
Embolismele sunt întotdeauna foarte problematice pentru organism și țesutul afectat și, în cazuri severe, trebuie chiar îndepărtate chirurgical pentru a evita complicații suplimentare.
cauze
În primul rând, un atac de cord se datorează lipsei fluxului de sânge. Sângele furnizează organismului nostru de nutrienți și oxigen. Dacă oxigenul ajunge cu întârziere sau deloc la o asociație de organ sau țesut, rezultatul țesutului poate muri. Acesta poate fi țesutul unui mușchi, al unui organ de detoxifiere sau al unui nerv optic.
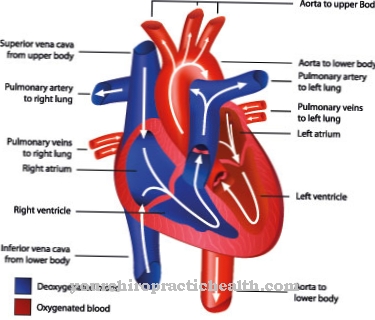
Ori de câte ori un țesut moare complet din cauza lipsei de oxigen, este un atac de cord. Oasele, creierul, măduva spinării sau țesutul plămânilor pot suferi, de asemenea, de un atac de cord. Cel mai cunoscut este infarctul mușchiului cardiac. Ocluziile vasculare preced adesea deficiența de oxigen.
În acest sens, se poate stabili o legătură cauzală cu embolismul vascular, tromboza și ocluzia generală a arterelor care furnizează. Sunt cunoscute și atacuri de cord ca urmare a infecțiilor. Cu toate acestea, în mare parte, este vorba despre tulburări în fluxul de ieșire sau în fluxul de sânge îmbogățit cu oxigen care provoacă infarctul.
Forme tipice sau comune
- Infarct
- Infarct cu trunchi cerebral
- accident vascular cerebral
- Infarct splenic
- Infarct mezenteric
- Infarct pulmonar
- Atacul ochilor (pierderea bruscă a vederii)
Simptome, afectiuni si semne
În funcție de zona corpului afectat, un atac de cord provoacă diferite simptome. Tipic pentru un atac de cord sunt dureri toracice severe, care de multe ori radiază la brațul stâng, abdomenul superior sau maxilarul inferior și este de obicei asociat cu transpirația, greața, amețelile și teama de moarte.
La femei, lipsa respirației, senzația de presiune în piept și durerea abdominală superioară sunt adesea în prim plan, durerea caracteristică toracică este mult mai puțin accentuată. Infarctul pulmonar este caracterizat de durere bruscă, severă în zona coastelor, care este însoțită de lipsa respirației și dificultăți de respirație. Sputa sângeroasă apare la tuse.
Medicul descrie simptomele cauzate de un infarct splenic drept „abdomen acut”: Există dureri masive în principal în abdomenul stâng superior, care crește atunci când respirați și adesea radiază în zonele adiacente. Adesea apar și febră, greață și vărsături. Un infarct mezenteric se manifestă în stadiile incipiente ca înjunghiere sau dureri abdominale asemănătoare crampelor, care sunt adesea însoțite de greață, vărsături și diaree sângeroasă.
După o fază mai puțin dureroasă de câteva ore, simptomele se intensifică din nou, afectarea intestinală masivă poate duce la insuficiență circulatorie. Simptomele paraliziei, viziunii și limbajului afectate, sensibilitatea afectată, vederea insuficientă și tulburarea conștiinței pot fi semne ale unui accident vascular cerebral; în cazul unui infarct cu trunchi de creier, întregul corp poate fi afectat de paralizie.
Diagnostic și curs
Oricine a cunoscut probleme cu inima sau circulația este expusă riscului de atac de cord. Hipertensiunea arterială permanentă, probleme cu metabolismul zahărului, cum ar fi diabetul sau nivelurile peste colesterol peste medie, sunt deja indicații frecvente pentru dezvoltarea atacurilor de cord în diagnosticare.
Metodele cunoscute pentru verificarea infarctelor de organe afectate sunt EKG, măsurarea curenților din mușchiul inimii și vasele sale, măsurarea tensiunii arteriale, a nivelului de sânge și a colesterolului și tomografie computerizată în cazul unui suspect de infarct pulmonar sau măsurarea așa-numitilor markeri de infarct în sânge.
Markerii de infarct sunt substanțe în sânge care apar atunci când se descompun cheaguri de sânge și, prin urmare, sunt un indiciu clar că există. Există, de asemenea, proceduri de medicină nucleară, cum ar fi RMN sau scintigrafia pulmonară, care ajută la determinarea fluxului de sânge și ventilația din plămâni, pentru a oferi indicii pentru orice ocluzie vasculară.
complicaţiile
Practic, complicațiile unui infarct depind de tipul infarctului și de organul afectat.După un atac de cord, de exemplu, aritmii cardiace, insuficiență cardiacă stângă, ruperea mușchiului papilar sau a firului de tendon (chorda tendinea) și ruperea mușchiului cardiac (ruptura miocardică) sunt posibile complicații. În plus, poate apărea pericarita timpurie, o inflamație a pericardului.
În evoluția ulterioară a bolii, sunt posibile complicații precum pericardita tardivă și inflamația mușchiului cardiac și a pericardului (perimycardita). În regurgitarea mitrală, o valvă cardiacă, și anume valva mitrală, eșuează. Un infarct septic poate duce la otrăvirea sângelui (sepsis). Acest lucru este potențial fatal și, prin urmare, trebuie tratat în mod corespunzător.
O altă complicație a infarctului septic este peritonita. Pierderea de lichide care însoțește peritonita poate provoca disconfort suplimentar. Dacă pleura sau pleura se inflamează (pleurezie), persoana afectată suferă de obicei de durere severă care crește și scade odată cu respirația. De obicei, pacientul se simte bolnav și slab și are febră.
În plus, un anevrism infarct, în care se formează o pungă în peretele unui vas de sânge sau peretele inimii, se poate forma după diferite tipuri de atac de cord. Trombii se pot forma într-o astfel de bombă, care poate slăbi și împiedica fluxul de sânge, ducând eventual la un alt atac de cord. De asemenea, este posibil ca cantități mari de sânge să se scufunde într-un anevrism și, astfel, să ajungă în absența fluxului sanguin.
Când trebuie să te duci la doctor?
Un atac de cord trebuie întotdeauna tratat de un medic. Oricine observă simptome, cum ar fi dureri de piept sau atac de cord, trebuie să consulte medicul și să clarifice acest lucru. Dacă simptomele se agravează sau apar mai frecvent, aceasta indică o boală cardiacă gravă care poate duce la un atac de cord. Vizita unui medic este indicată cel târziu dacă simptomele afectează bunăstarea sau provoacă temeri. Semnele de avertizare suplimentare care necesită o clarificare imediată sunt o scădere a performanței fizice sau a dificultăților de respirație.
Persoanele cu boli de inimă ar trebui să vadă imediat un medic cu simptome neobișnuite. Dacă apar simptome precum o cusătură în zona inimii, paralizie în brațul stâng sau dureri în gât, trebuie să apelați medicul de urgență. În cazul unui disconfort sever sau chiar a unui atac de cord, trebuie prevăzute măsuri de prim ajutor până la sosirea serviciilor de urgență. Dacă a fost diagnosticată o boală de inimă, este necesară o examinare periodică de către medic. Persoana de contact potrivită este medicul de familie sau un cardiolog. În caz de îndoială, serviciul medical de urgență poate fi contactat.
Tratament și terapie
Terapia atacurilor de cord promite întotdeauna succes în majoritatea cazurilor, dacă se începe cât mai curând posibil după ce se observă atacul de cord. Cu toate acestea, un atac de cord nu este întotdeauna recunoscut ca atare. În așa-numitul accident vascular cerebral - infarct cerebral - terapia este foarte extinsă și poate dura luni sau ani. Tratamentul intensiv de intern și, eventual, o operație sunt de obicei folosite pentru a monitoriza valorile sângelui și respirația.
Laboratorul examinează produsele metabolice eliminate pentru indicații. Agenții care scad colesterolul ajută la normalizarea valorilor sângelui, iar fizioterapia antrenează creierul pentru a echilibra funcția țesutului mort, dacă este posibil. În cazul unui infarct la ochi, medicul va verifica existența unui infarct arterial sau venos. El poate încerca să deschidă vasul închis cu un masaj special.
Fluxul de sânge poate fi normalizat prin injectarea de agenți de îmbunătățire a fluxului sanguin. Acest lucru se realizează prin chirurgie ambulatorie la ochi după anestezie locală. Terapia cu laser sau rece, dacă este necesar, previne creșterea presiunii intraoculare.
Perspective și prognoză
Un atac de cord are un prognostic nefavorabil. Fără îngrijire medicală intensivă imediată, starea este fatală. Perspectiva supraviețuirii este legată de starea generală de sănătate a persoanei afectate, de posibilitatea primului ajutor din partea persoanelor prezente și de intensitatea infarctului.
Persoana în cauză este supusă unei situații de urgență și, în cele mai multe cazuri, nu este în măsură să inițieze măsuri pentru auto-ajutor sau să sune imediat un medic. Prin urmare, persoanele din imediata apropiere sunt provocate. Cu cât sunt mai bine pregătiți pentru a face față situațiilor de urgență, cu atât sunt mai mari șansele de supraviețuire pentru cei afectați. Dacă o echipă de salvare este alertată imediat și măsurile de prim ajutor sunt inițiate imediat, persoana afectată are șanse mari să supraviețuiască afecțiunii. Dacă se oferă terapie intensivă în termen de o oră sau două, șansele de supraviețuire cresc.
Urmează consecințe pe termen lung la fiecare infarct suferit și supraviețuit. Pot apărea tulburări ale sistemului musculo-scheletic, limitări ale performanței cognitive, tulburări funcționale sau paralizie. În ciuda măsurilor de reabilitare, a pregătirii și a asistenței medicale complete, unele reclamații rămân pe toată durata vieții. Cu un stil de viață sănătos, un psihic stabil și cooperarea pacientului, se pot atenua multe simptome. Cu toate acestea, eliberarea completă de simptome apare doar foarte rar, chiar și în circumstanțe favorabile.
Dupa ingrijire
Atacul de cord este o boală gravă pentru care este foarte importantă îngrijirea continuă. Cel mai important factor în urmărirea îngrijirilor este controlul periodic efectuat de medicii tratanți, cum ar fi cardiologii sau interniștii, dar și de către medicul de familie. Trebuie verificat un stimulator cardiac posibil implantat, precum și structura și funcția mușchiului cardiac. Acest lucru poate fi verificat cu EKG și cu ultrasunete, precum și cu alte metode imagistice, cum ar fi RMN și CT.
Restabilirea capacității de exercițiu este, de asemenea, un factor în îngrijirea ulterioară. Pentru pacienții cu atac de cord există grupuri speciale de sport cardiac, cu profesori specializați în sporturi de reabilitare. Cei afectați își pot amâna, de asemenea, rezistența prin activități bine dozate, cum ar fi mersul pe jos sau cu bicicleta, deși este important să se consulte un medic pentru a evita cererile excesive.
Un stil de viață sănătos, cu o dietă conștientă de colesterol și conținut de calorii, cantități suficiente de apă pentru băut și reducerea stresului, precum și evitarea nicotinei și a alcoolului contribuie, de asemenea, la îngrijirea optimă a infarctului. Asigurați-vă că veți dormi suficient.
Oricine are de a face cu un atac de cord din punct de vedere psihologic poate încorpora grupuri de auto-ajutor în îngrijirile personale. Mergi la psiholog poate fi de asemenea util dacă șocul atacului de cord este adânc în persoana afectată sau dacă teama unei recidive reduce în mod vizibil calitatea vieții. Distragerea socială poate ajuta și în această privință.
profilaxie
Problemele de inimă și circulație sunt semnul cel mai frecvent al unui risc de atac de cord. Prin urmare, este mai bine să nu fumezi ca membru al acestui grup de risc. Alcoolul cu moderație și o dietă cu fructe și legume proaspete sunt bune pentru tine și te mențin în formă. Exercitiile in aer proaspat si in natura promoveaza si mobilitatea venelor si arterelor.
Corpului îi place să alerge regulat. De două ori pe săptămână este exercițiul minim pentru un corp care se presupune că va rămâne sănătos. În plus, consumul de apă pură este de preferat alimentelor de lux. Cel puțin proporția de apă trebuie să depășească cu mult cea a cafelei, alcoolului sau a băuturilor răcoritoare. Toate acestea sunt importante pentru circulația sângelui, metabolismul și sănătatea vasculară.
Puteți face asta singur
Un atac de cord este o urgență medicală indiferent de organul afectat. Pacientul sau primii ajutoare trebuie să anunțe imediat medicul de urgență.
Cea mai frecventă este atacul de cord. Cea mai bună măsură de auto-ajutor cu un atac de cord iminent este să interpretezi corect semnele și să vezi imediat un medic. Un atac de cord este adesea anunțat prin dureri de piept care trag în brațul stâng, senzații de etanșeitate și presiune în spatele pieptului. În special, pacienții cu risc nu trebuie să afecteze aceste simptome și să consulte imediat un medic. Grupurile de risc includ, în special, persoanele supraponderale, fumătorii și persoanele cu hipertensiune arterială. Evitarea acestor factori de risc în combinație cu o alimentație sănătoasă și exercitarea suficientă a efortului poate ajuta la prevenirea atacului de cord.
Dacă un atac de cord acut este iminent, pacientul nu trebuie să se întindă jos până nu ajunge echipa de salvare, ci mai degrabă să stea într-un fotoliu. Aceasta reduce presiunea în volum a pieptului și inima este ușurată. Acest efect poate fi consolidat prin așa-numita baie de braț Hauffesche. Pacientul plasează brațul stâng sau, dacă este necesar, ambele brațe într-un bazin cu apă, a cărui temperatură ar trebui să fie în jur de 35 de grade Celsius. Apoi, apă fierbinte este adăugată încet până când temperatura apei crește la aproximativ 40 de grade Celsius. Baia crește circulația sângelui în brațe, astfel deviază sângele de la piept la extremități și asigură astfel o ușurare momentană a inimii.

.jpg)



.jpg)






.jpg)