Sindromul Willebrand-Juergens este o boală congenitală cu o tendință crescută la sângerare. De multe ori va face și ea sindromul von Willebrand sau scurt VWSnumită și poate fi împărțită în diferite tipuri. Toate aparțin grupului de diateze hemoragice.
Ce este sindromul Willebrand-Juergens?
Grupul de boli a fost numit după medicul finlandez Erik Adolf von Willebrand și medicul german Rudolf Juergens. Caracteristică comună a tuturor formelor de Sindromul Willebrand-Juergens este o abatere cantitativă sau calitativă a așa-numitului factor von Willebrand. Factorul von Willebrand este adesea denumit factor de coagulare, deoarece joacă un rol important în coagularea sângelui.
Cu toate acestea, întrucât nu este implicat direct în cascada de coagulare, acest titlu este incorect din punct de vedere tehnic. Mai degrabă, aparține proteinelor în faza acută. Abaterile factorului von Willebrand duc la tulburări de coagulare a sângelui și la o tendință crescută patologic la sângerare. Unul vorbește și despre unul diateza hemoragica.
cauze
Sindromul Willebrand-Jürgens este genetic. Există diverse mutații pe cromozomul 12 la nivelul locului genei 12p13.3. Există, de asemenea, forme dobândite, dar acestea sunt extrem de rare. Ele apar de obicei ca o boală concomitentă în defectele valvei cardiace, în contextul bolilor autoimune sau în bolile limfatice. Sindromul Willebrand-Jürgens se poate dezvolta, de asemenea, ca efect secundar al medicației.
Bărbații și femeile sunt la fel de afectate de boală. Cu toate acestea, caracteristicile diferă de la caz la caz la boală. Tipul 1 al sindromului are o deficiență cantitativă, ceea ce înseamnă că se formează prea puțin factorul von Willebrand. Aproximativ 60 până la 80% din toate cazurile bolii aparțin tipului 1.
Aproximativ 20 la sută dintre pacienții suferă de tipul 2. Aici factorul Willebrand este prezent în cantități suficiente, dar are defecte. În tipul 2, se pot distinge cinci sub-forme. Toate subformele, cu excepția tipului 2C, sunt moștenite ca o trăsătură dominantă autosomală. Cea mai rară, dar cea mai gravă formă a sindromului Willebrand-Jürgens este tipul 3. Sângele nu conține deloc niciun factor Willebrand. Această formă este moștenită ca o trăsătură autosomală recesivă.
Simptome, afectiuni si semne
Mulți pacienți, în special pacienții de tip 1, au simptome puțin sau deloc și pot duce vieți normale. Unii dintre cei afectați au tendința de a sângera mult timp de la leziuni sau la sângerare după operație. În plus, hematoame cu suprafață mare pot apărea chiar și cu traume minore. Perioada menstruală poate fi prelungită la pacienții de sex feminin. Se vorbește aici despre o menoragie. Dacă menstruația este caracterizată și de pierderea de sânge crescută, aceasta este denumită hipermenoree.
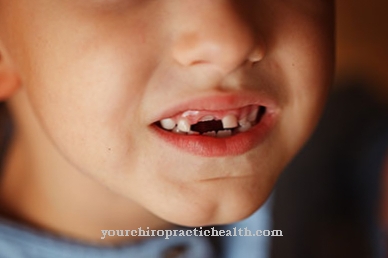
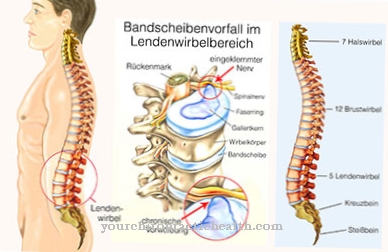
Primele semne ale sindromului Willebrand-Jürgens sunt sângerările frecvente din nas sau gingii. La copii, sângerarea apare în timpul schimbării dinților, care este greu de oprit. În formele severe, în special de tip 3, sângerarea poate apărea în mușchi și articulații. Sângerarea în zona gastro-intestinală este de asemenea posibilă. La pacienții de tip 3, aceștia apar adesea în copilăria timpurie.
Diagnosticul și cursul bolii
Dacă sindromul este suspectat, se efectuează teste de coagulare sanguină standard. Numărul sângelui și valoarea rapidă (INR) sunt de obicei normale. Timpul parțial de tromboplastină (PTT) poate fi modificat în cazuri severe. PTT oferă informații despre funcționalitatea sistemului intrinsec de coagulare a sângelui. Timpul de sângerare este, de asemenea, determinat, dar în multe cazuri, în special în tipul 1, este fără rezultate. În tipul 2 este ocazional, în tipul 3 este întotdeauna extins.
În toate tipurile, antigenul asociat cu factorul VII, care este factorul von Willebrand, este întotdeauna redus. Activitatea vWF este de asemenea redusă. Tip 3 și un subtip de tip 2 au, de asemenea, o valoare a factorului VIII de coagulare redusă. Cu tipul 1 și cu celelalte sub-forme de tip 2, acest factor de coagulare este normal.
Pentru a face distincția între diferitele tipuri și sub-forme, sunt realizate atât studii cantitative cât și cantitative ale factorului Willebrand. Pentru aceasta sunt utilizate metode precum ELISA, electroforeză sau analize multimer. Este important să o distingem de alte diateze hemoragice în ceea ce privește diagnosticul diferențial.
complicaţiile
În multe cazuri, persoanele afectate de sindromul Willebrand-Jürgens nu suferă de reclamații particulare și, prin urmare, nu au complicații suplimentare. Cu toate acestea, sindromul poate provoca sângerări profuse la unele persoane și, în general, o tendință semnificativ crescută la sângerare. Drept urmare, chiar leziuni foarte ușoare și simple pot duce la sângerare profuză și, astfel, posibil la pierderea sângelui.
De asemenea, pot apărea sângerări constante. Mai ales în caz de răni sau după operație, cei afectați sunt, prin urmare, dependenți de a lua medicamente pentru a ameliora această sângerare. La femei, sindromul Willebrand-Jürgens poate duce la perioade menstruale grele și, mai ales, lungi. Drept urmare, multe femei suferă, de asemenea, de modificări ale dispoziției și adesea de dureri severe.
Mulți suferinzi au, de asemenea, sângerare gingii ca urmare a sindromului și, de asemenea, sângerare în stomac și intestine. Tratamentul sindromului Willebrand-Jürgens poate avea loc cu ajutorul medicamentelor. Nu există complicații particulare. Pacienții vor trebui întotdeauna să se bazeze pe medicamente în timpul vieții lor în cazul apariției sângerării. Dacă boala este diagnosticată și tratată din timp, speranța de viață a celor afectați nu va fi redusă.
Când trebuie să te duci la doctor?
Dacă observați o sângerare anormal de puternică chiar și după tăieri minore sau răni la nivelul corpului, trebuie să consultați un medic. Dacă persoana în cauză suferă de vânătăi sau decolorare a pielii, este necesară, de asemenea, clarificarea cauzei. Dacă este lăsat netratat, pierderea unor cantități mari de sânge poate duce la o stare de pericol pentru viață. Prin urmare, trebuie vizitat un medic imediat ce apar primele anomalii. Dacă menstruația este asociată cu pierderi imense de sânge la fete sau femei mature sexual, trebuie consultat un medic. Dacă apar hemoragii nasale sau sângerare a gingiilor, este recomandat să discutați observațiile cu un medic.
Poate fi un semnal de avertizare din partea organismului. Dacă simptome precum amețeli, amorțeală sau o scădere a puterii interne apare atunci când se pierde sânge, situația este îngrijorătoare. În cazuri acute, medicul trebuie să fie consultat cât mai curând posibil. În cazul unei tulburări a conștiinței sau a unei pierderi a conștiinței, trebuie avertizat un serviciu de urgență. În plus, măsurile de prim ajutor trebuie să fie îndeplinite de către cei prezenți. Dacă, pe lângă neregulile fizice, există și tulburări emoționale, este nevoie și de acțiune. În caz de schimbări de dispoziție, durere, stare generală de rău sau slăbiciune internă, simptomele trebuie examinate mai îndeaproape de către un medic.
Terapie și tratament
Terapia de lungă durată nu este de obicei necesară, în special pentru formele ușoare. Pacienții trebuie să evite medicamentele care conțin acid acetilsalicilic, cum ar fi aspirina, deoarece pot inhiba funcția trombocitelor și pot crește diateza hemoragică. Desmopresina este recomandată înainte de intervenția chirurgicală sau dacă există creștere a nasului. Desmopresina stimulează eliberarea factorului von Willebrand. Dacă desmopresina nu are efect, administrarea factorilor de coagulare activă VII sau VII poate fi indicată.
În cazul sângerării, sângerarea atentă trebuie oprită. Un bandaj sub presiune, de exemplu, este potrivit pentru acest lucru. În cazuri grave, în special în tipul 3, se administrează un preparat de coagulare a sângelui pentru leziuni și traume. De asemenea, factorul Willebrand poate fi înlocuit la fiecare două-cinci zile. Copiii și adolescenții cu sindromul Willebrand-Jürgens confirmat trebuie să aibă întotdeauna o identitate de urgență. Acesta ar trebui să conțină diagnosticul exact, inclusiv tipul, grupa sanguină și datele de contact pentru situații de urgență.
Pacienții cu sindrom sever ar trebui să evite sporturile cu risc ridicat și sporturile cu mingea cu un risc ridicat de rănire. Dacă sindromul Willebrand-Jürgens se bazează pe o altă boală, dacă boala cauzală este vindecată, sindromul va fi, de asemenea, vindecat.
Vă puteți găsi medicamentul aici
➔ Medicamente pentru tratamentul rănilor și răniprofilaxie
În majoritatea cazurilor, sindromul Willebrand-Jürgens este moștenit. Astfel, boala nu poate fi prevenită. Pentru a preveni hemoragiile care pot pune viața în pericol, medicul trebuie să fie întotdeauna consultat pentru clarificare medicală prima dată când există dovezi ale unei diateze hemoragice.
Dupa ingrijire
În cazul sindromului Willebrand-Jürgens, cei afectați au în general doar opțiuni foarte limitate pentru îngrijirea directă. Întrucât este o boală congenitală care, de obicei, nu poate fi vindecată complet, cei afectați ar trebui să consulte în mod ideal un medic la primele semne și simptome ale bolii și să inițieze un tratament pentru a preveni apariția altor plângeri. .
Un examen genetic și sfaturi sunt, de asemenea, foarte utile dacă doriți să aveți copii pentru a preveni transmiterea sindromului descendenților dumneavoastră. Majoritatea persoanelor afectate de această boală depind de diverse intervenții chirurgicale, cu care simptomele și malformațiile pot fi de obicei atenuate. În orice caz, persoana afectată ar trebui să se odihnească și să o ia ușor după procedură.
Efortul fizic sau activitățile stresante trebuie evitate pentru a nu împovăra inutil organismul. Majoritatea persoanelor afectate de această boală depind de aportul de diferite medicamente care pot atenua și limita simptomele. Persoana în cauză ar trebui să fie întotdeauna atentă la aportul regulat și, de asemenea, la doza prescrisă a medicamentului pentru a atenua și limita simptomele.
Puteți face asta singur
În viața de zi cu zi, trebuie avut grijă pentru a menține riscul de accident cât mai mic posibil. Deoarece coagularea sângelui este perturbată, trebuie acordată o atenție specială cu rănile deschise. Situații periculoase, activități sportive și activități fizice trebuie să se desfășoare astfel încât, dacă este posibil, să nu apară răni.
De asemenea, este recomandabil să păstrați o notă cu grupul sanguin și boala diagnosticată. O așa-numită carte de identitate de urgență ar trebui să fie întotdeauna plasată pe corp sau într-o geantă, ușor accesibilă. Acest lucru poate salva viață în situații de urgență, deoarece persoanele sau medicii de urgență pot fi informați imediat despre problemă în caz de accident și pot fi inițiate măsuri adecvate. În plus, trebuie să fie întotdeauna purtat suficient de mult pentru a putea reacționa imediat în caz de posibile răni.
Deoarece boala poate fi asociată cu modificări ale dispoziției sau cu alte anomalii de comportament, trebuie solicitat sprijin psihoterapeutic. Acest lucru poate fi util pentru a face față situațiilor stresante sau în faze de stres emoțional. Se învață cum persoana afectată poate reacționa corespunzător în situații de supraîncărcare emoțională. În plus, învață cum poate, în același timp, să-și lumineze împrejurimile în funcție de sentimentele sale despre posibilele evoluții. S-a demonstrat că persoanele care suferă în acest domeniu au adesea îngrijorări serioase.

.jpg)
.jpg)







.jpg)
.jpg)
.jpg)
.jpg)
.jpg)