Sindromul lui Raynaud este un flux de sânge redus asemănător unui atac către acra (extremități extreme) ca urmare a vasoconstricției (crampe vasculare), care afectează femeile de patru până la cinci ori mai des decât bărbații. În funcție de forma respectivă a bolii, sindromul Raynaud poate fi tratat bine și are un parcurs bun.
Care este sindromul Raynaud?

© Snowlemon - stock.adobe.com
La fel de Sindromul lui Raynaud se numesc stări ischemice asemănătoare atacului (flux sanguin redus) cauzate de vasoconstricții sau vasospasme (crampe vasculare), care afectează în principal arterele degetelor și degetelor de la picioare.
Crizele se caracterizează prin ischemie (paloare ca urmare a fluxului sanguin redus), cianoză ulterior (modificări ale pielii albăstrui) și hiperemie reactivă dureroasă (acumularea excesivă de sânge) ca urmare a iritației secțiunilor vasculare.
În cursul următor, sindromul Raynaud este însoțit și de deteriorarea pereților vasculari, cum ar fi îngroșarea intimei (stratul interior al peretelui vascular) și / sau un anevrism capilar (expansiunea vasului) cu necroză ulterioară (moarte celulară) și gangrenă (auto-dizolvarea țesutului mort).
În principiu, două forme ale sindromului Raynaud sunt diferențiate. Deși sindromul Raynaud primar nu poate fi identificat în urma unei boli de bază, sindromul Raynaud secundar este asociat cu anumite boli, cum ar fi trombangiita (boala vasculară inflamatorie cronică), sclerodermia (boala țesutului conjunctiv) și traume (de exemplu, lucrează cu un ciocan) sau intoxicație (de exemplu, metale grele, anumite medicamente).
cauze
Cauzele unui primar Sindromul lui Raynaud nu au fost încă clarificate în mod concludent. Boala se bazează probabil pe o predispoziție genetică la boli vasospastice, deoarece în multe cazuri poate fi asociată cu alte boli cauzate de spasme vasculare, cum ar fi migrenele sau angina pectorală (angina Prinzmetal).
Este discutată și implicarea factorilor hormonali în manifestarea sindromului Raynaud primar. Pe de altă parte, sindromul Raynaud secundar se datorează diferitelor boli care determină manifestarea sindromului Raynaud. Sunt cunoscute aproximativ 40 de boli subiacente (incluzând trombangiita obliterană, colagenoză, artrită reumatoidă, arterioscleroză, crioglobulinemie, sindrom de aglutinină rece) care pot declanșa sindromul Raynaud secundar.
În plus, anumite medicamente (beta-blocante, ergotamină), consumul excesiv de medicamente și nicotină și otrăvirea cu metale grele sau clorura de vinil pot provoca sindromul Raynaud secundar.
Simptome, afectiuni si semne
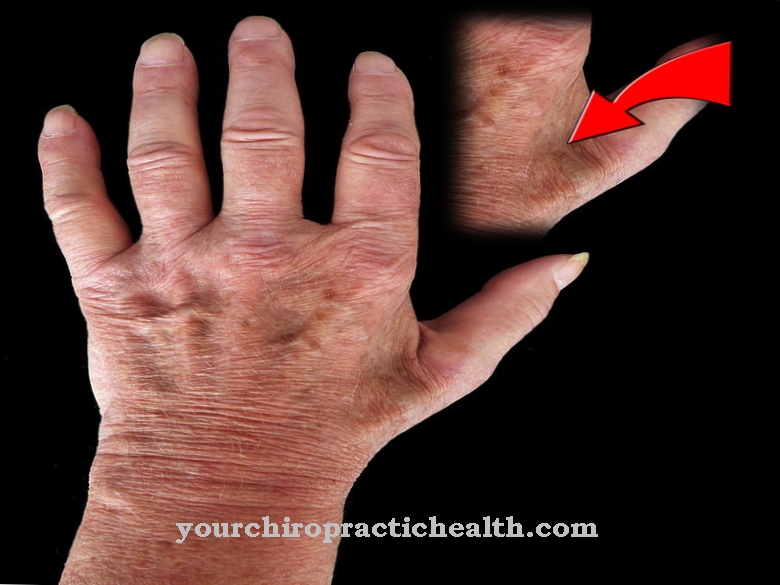
Sindromul Raynaud se manifestă în atacuri de frig sau de stres (emoțional). În timpul unui atac ca acesta, decolorarea pielii este simptomatică, în special la mâini și picioare. În cazuri rare, nasul, urechile, fruntea și bărbia sunt de asemenea afectate.
La femeile însărcinate, sfârcurile pot fi afectate și în cazuri foarte rare. Cel mai adesea este o decolorare albă sau o decolorare albastră (cianoză) a pielii. În alte cazuri, se poate observa o decolorare în două faze, de la o decolorare albă la o decolorare albastră.
Decolorarea pielii poate fi, de asemenea, observată ca un fenomen tricolor, în care apare mai întâi o decolorare albă, apoi o decolorare albastră și în final o decolorare roșie. Decolorarea roșie se explică prin creșterea fluxului de sânge către piele (hiperemie), care este de obicei asociată cu o senzație de furnicături sau bătaie.
Atacul Raynaud poate dura de la câteva minute la o oră. În timpul procesului de colorare pot apărea dureri sau senzații de furnicături. Colorațiile pot apărea simetric (sindromul Raynaud primar), aici în special pe degetul arătător, degetul mijlociu, degetul inelar și degetul mic sau asimetric (sindromul Raynaud secundar). În câteva cazuri, tulburările circulatorii pot duce la deteriorarea secundară, de exemplu, necroza pielii, adică moartea celulelor individuale.
Diagnostic și curs
A Sindromul lui Raynaud de obicei poate fi deja diagnosticat pe baza simptomelor caracteristice, cum ar fi durerea și decolorarea, ca urmare a unui flux de sânge insuficient. Un model simetric de implicare a celui de-al doilea până la al cincilea deget indică sindromul primar Raynaud.
Dacă un atac este provocat prin expunere la frig (apă cu gheață), se poate obține o ușurare prin adăugarea de căldură sau nitroglicerină vasodilatantă. Dacă, pe de altă parte, există un model asimetric de implicare a degetelor individuale și dacă furnizarea de căldură și / sau nitroglicerină nu poate reduce simptomele, atunci este mai probabil să fie sindromul Raynaud secundar.
În plus, fluxul de sânge către degetele sau degetele afectate poate fi verificat ca parte a unui oscilograf, în timp ce sonografia Doppler permite să se facă declarații despre ocluzii sau constricții în vase. Cursul și prognosticul sunt foarte bune în sindromul Raynaud primar. În sindromul Raynaud secundar, cursul depinde în mare măsură de boala de bază.
complicaţiile
Dacă boala este severă, verigile finale ale degetelor de la picioare și ale degetelor nu mai sunt furnizate în mod adecvat cu oxigen. Acest lucru poate determina țesutul să se îmbolnăvească sau chiar să moară. Drept urmare, trebuie amputate vârfurile degetelor sau chiar degetele întregi.
Dacă crampele persistă mult timp, acest lucru duce și la deteriorarea vasculară pe termen lung. Dacă boala apare ca urmare a sclerodermiei, există și riscul modificărilor permanente ale vaselor de sânge. Tot aici, țesutul afectat trebuie amputat. În cazul simptomelor severe, este necesară terapia medicamentoasă, care este întotdeauna asociată cu complicații. Dacă se prescrie trinitratul de glicerol, poate apărea așa-numita „durere de cap nitrat”.
Când îl folosiți pentru prima dată, există și riscul unei scăderi a tensiunii arteriale, o creștere a pulsului, amețeli și sentimente de slăbiciune. Ocazional, apar reacții alergice ale pielii sau pacientul suferă o colaps. O complicație serioasă este exfolierea dependenței de rubeolă. Această reacție severă a pielii apare în cazuri izolate și duce adesea la pierderea părului și a unghiilor. Dacă este necesară o perfuzie - de exemplu cu prostaglandine - aceasta poate fi asociată cu infecții, leziuni și ocazional cu dezvoltarea trombozelor.
Când trebuie să te duci la doctor?
Deoarece sindromul Raynaud este o boală incurabilă, un medic trebuie să fie întotdeauna consultat cu această boală. Nu există o vindecare de sine, prin care plângerile pot fi tratate doar simptomatic și nu cauzal. Tratamentul precoce al bolii este inițiat, cu atât este mai mare probabilitatea unui curs pozitiv al bolii.
Trebuie consultat un medic dacă persoana afectată suferă de decolorarea pielii din cauza sindromului Raynaud. Acestea apar mai ales în situații de stres sever, unde pot fi, de asemenea, declanșate de căldură sau frig. De asemenea, pielea poate deveni albastră. Dacă aceste simptome apar pe o perioadă mai lungă de timp, este esențial să consultați un medic. De regulă, tulburările circulației sângelui indică, de asemenea, sindromul Raynaud și ar trebui să fie întotdeauna examinat de un medic. Sindromul Raynaud poate fi examinat și tratat de un medic generalist sau de un dermatolog.
Tratament și terapie
Măsurile terapeutice pentru a Sindromul lui Raynaud poate viza doar reducerea simptomelor existente, deoarece boala în sine nu poate fi vindecată. În cazul sindromului Raynaud, se folosesc măsuri fizice, medicamente aplicate sistemic și de actualitate (local), precum și acupunctura și metode alternative de vindecare.
Pe lângă furnizarea de informații cu privire la măsurile profilactice, cum ar fi purtarea mănușilor sau utilizarea încălzitorilor de buzunar într-un stadiu incipient pentru a evita expunerea la frig, ceea ce ar agrava simptomele sindromului Raynaud primar, se recomandă antrenarea mușchilor degetului. În plus, dacă luați medicamente care pot provoca sindromul Raynaud (beta-blocante, anumiți antidepresivi, hormoni, ergotamine), ar trebui să luați în considerare schimbarea medicamentului.
Ca parte a terapiei medicamentoase pentru sindromul Raynaud, se administrează inhibitori ai ACE și antagoniști ai calciului (antagoniști ai calciului cum ar fi felodipina, nifedipina, amlodipina), în special în cazul convulsiilor severe care sunt deja frecvente;
În plus, nitroglicerina poate fi aplicată topic pentru ameliorarea simptomelor în convulsii severe. În stadiul avansat al sindromului Raynaud secundar, prostaglandinele (iloprost, alprostadil) pot fi perfuzate intravenos pentru a evita sau trata necroza.
Un studiu a putut, de asemenea, să arate că procedurile clasice de acupunctură chineză pot duce la îmbunătățiri semnificative ale gravității și frecvenței convulsiilor în sindromul Raynaud primar.
profilaxie
Ca și cauze ale unui primar Sindromul lui Raynaud nu sunt cunoscute, nu există măsuri preventive directe. Cu toate acestea, trebuie evitați anumiți factori care pot declanșa o manifestare sau noi convulsii. Acești factori includ, de exemplu, evitarea expunerii la frig, abținerea de la nicotină, precum și reducerea muncii cu echipament puternic vibrator (de exemplu, jackhammer). Tratamentul precoce și consecvent al bolii de bază poate preveni sindromul Raynaud secundar.
Dupa ingrijire
Verificările periodice efectuate o dată pe an de către medicul curant sau într-un ambulatoriu de specialitate sunt obligatorii. O persoană competentă ar trebui să trateze imediat rănile, astfel încât să se vindece bine. Îngrijirea conștientă a monitorizării este esențială, în special în cazul tulburărilor de vindecare a rănilor recent dezvoltate. Pacienții cu sindromul Raynaud sau care s-au confruntat anterior cu sindromul Raynaud trebuie să respecte conștient toate măsurile de precauție recomandate.
În mod ideal, acest lucru va preveni reapariția simptomelor. Aftercare include, de asemenea, continuarea consumului cât mai sănătos posibil. Este important să folosiți cu ușurință alimente de lux care conțin cofeină. O dietă bogată în vitamine, pe de altă parte, poate proteja vasele. În același timp, este important să vă abțineți de la fumat și să evitați camerele fumate. Același lucru este valabil și pentru stres. Exercițiul este benefic pentru recuperare, deoarece stimulează fluxul de sânge.
Este recomandabil să luați calmante și medicamente la rece numai după consultarea unui medic care a fost informat despre istoricul medical al pacientului, deoarece acești agenți ar putea conține substanțe care restricționează vasele de sânge. Cei afectați trebuie să poarte întotdeauna mănuși calde atunci când este frig și este mai bine să nu ataci obiectele reci neprotejate.
Dacă, în ciuda tuturor măsurilor de precauție și de urmărire, apare un atac Raynaud: ca o măsură imediată, țineți-vă mâinile sub apă caldă sau în axile dvs., masați-le și mutați-le. În acest fel, vasele se extind rapid din nou.
Puteți face asta singur
În sindromul Raynaud, primul lucru de făcut este să evitați declanșatorii. Mâinile și degetele trebuie să fie special protejate de frig și umed. În timpul iernii, este important să purtați întotdeauna mănuși bine izolante, de ex. cu strat de neopren. Pot fi utile doar mănuși încălzite sau încălzitoare de buzunar. Presiunea pe palma mâinii crește simptomele. Aceasta se produce de ex. când mergeți cu bicicleta sau lucrați cu mâinile la frig. Dacă nu pot fi evitate astfel de declanșatoare, pot fi utile măsuri de prevenire, cum ar fi exercițiile degetelor, mișcarea brațelor și mâinilor și ameliorarea regulată a presiunii.
Trebuie evitate substanțele constrictive vasculare. Aceasta include în principal nicotină, dar și unele medicamente. Prin urmare, este extrem de important să informăm medicul despre boală, chiar dacă aparent simptomele nu au nicio legătură cu sindromul Raynaud.
În general, un stil de viață sănătos îmbunătățește, de asemenea, sănătatea vasculară. Reducerea stresului și a neliniștilor, precum și o dietă echilibrată, bogată în vitamine, au un efect protector și pot întârzia evoluția bolii. Sportul cu antrenament de anduranță este deosebit de important, deoarece optimizează fluxul de sânge în întregul corp și are un efect calmant asupra sistemului nervos.
Niciuna dintre măsurile de mai sus nu poate vindeca boala, dar poate îmbunătăți calitatea vieții și întârzia progresia.

.jpg)
.jpg)








.jpg)
.jpg)
.jpg)
.jpg)