sindromul post-trombotic este rezultatul unei flebotromboze a brațului profund sau a venelor piciorului și corespunde unei congestii de reflux cu defecte în valvele venoase. Cauza PTS este încercarea organismului de a se vindeca, încercând să facă din nou permeabile venele după o tromboză. Tratamentul pentru PTS se concentrează pe compresie și mișcare.
Ce este sindromul post-trombotic?

© vencav - stock.adobe.com
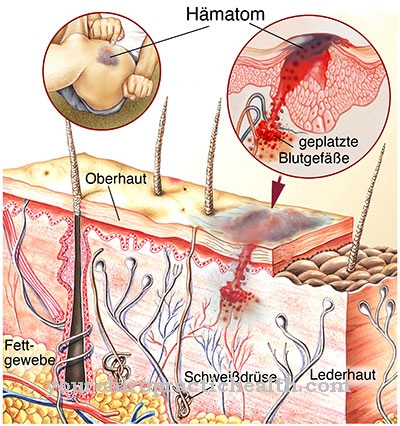
Trombozele sunt cheaguri de sânge intravasculare locale în sistemul circulator. De obicei, acestea sunt precedate de modificări ale pereților vasului, anomalii ale fluxului de sânge sau modificări ale compoziției sângelui. Phlebothrombosis este o formă specială de tromboză care determină ocluzia trombotică a venelor profunde și este asociată cu riscul de embolie pulmonară.
Venele profunde includ venele profunde ale piciorului și brațului. sindromul post-trombotic (PTS) rezumă consecințele patologice ale leziunilor permanente ale sistemului venei piciorului și brațului profund. După un proces inflamator endogen, ocluzia duce adesea la deteriorarea valvelor venoase. Rezultatul este o congestie cronică a fluxului de revenire.
Brațele sunt mai puțin afectate de PTS decât picioarele. Un sindrom post-trombotic după flebotrombosis se poate dezvolta în insuficiență venoasă. Sunt cunoscute patru stadii ale PTS: stadiul I cu tendință la edem, stadiul II cu indurație, stadiul III cu modificări de țesut sclerotice și stadiul IV cu ulcerații extinse.
cauze
Cauza PTS este flebromboza brațului profund sau a venelor picioarelor. Închiderea este de obicei de natură permanentă și durează câteva zile. Corpul încearcă să spargă cheagul în venă începând un proces inflamator în peretele venei. Cheagul rareori de fapt se dizolvă complet.
Reacția imunologică inflamatorie corespunde unei încercări de auto-vindecare, care se presupune că va face din nou venele permeabile. Când sunt inflamate, supapele venoase din zona afectată sunt adesea atacate sau distruse.
Ventilele venoase formează o parte esențială a mecanismului de reflux. Dacă sunt distruse, venele afectate nu mai sunt pe deplin funcționale. Din acest context se dezvoltă sindromul post-trombotic. Aproape jumătate din toți pacienții cu tromboză a brațului sau venelor picioarelor profunde suferă de fenomen.
Simptome, afectiuni si semne
Pacienții cu sindrom post-trombotic suferă de un complex de simptome diferite. Principalul simptom este congestia de reflux în vena afectată. Pe baza acestui fenomen, în extremitățile respective apar senzații anormale, cum ar fi o senzație de greutate sau durere în tensiune.
Ca urmare a presiunii posterioare, edemul se poate forma în timp. În plus, deseori există o mobilitate limitată a extremității afectate. Simptomele apar și pe pielea pacientului pe măsură ce sindromul progresează. Cele mai frecvente simptome ale pielii sunt tulburările trofice asociate cu subțierea epiteliului cutanat. În plus, pot apărea modificări ale pigmentului.
În multe cazuri, vindecarea rănilor în zona afectată este afectată. Tulburările de vindecare a rănilor pot apărea după cele mai mici leziuni, care sunt adesea asociate cu ulcerații cronice. Ulcerile inferioare ale picioarelor, umflăturile și durerile sunt însoțitoare de simptome ale PTS. Severitatea PTS depinde de severitatea trombozei cauzale și de factori personali, cum ar fi bolile anterioare, ocupația sau sexul.
Diagnosticul și cursul bolii
Diagnosticul sindromului post-trombotic se face prin sonografie duplexă sau prin examinări cu raze X cu administrarea de mediu de contrast. Ocluziile venei, inclusiv circuitele de by-pass, sunt de obicei vizibile în imagini. În cazuri individuale, trombozele venei nu sunt recunoscute de câțiva ani.
În aceste cazuri, un sindrom post-trombotic se poate dezvolta neobservat și imprevizibil înainte ca pacientul să afle chiar despre o tromboză suferită. Pentru pacienții cu sindrom post-trombotic, prognosticul depinde de severitatea și timpul de diagnostic al trombozei inițiale. Cu cât tromboza și sindromul asociate sunt recunoscute mai devreme, cu atât prognosticul este mai bun.
complicaţiile
Cu acest sindrom, cei afectați suferă de diverse boli. De regulă, la nivelul extremităților apar senzații severe sau tulburări de sensibilitate. Acest lucru poate face viața de zi cu zi a pacientului mai dificilă, rezultând restricții semnificative. În unele cazuri, cei afectați depind de ajutorul altor persoane din viața lor din cauza sindromului.
Restricțiile de mișcare nu sunt, de asemenea, neobișnuite, astfel încât pacientul poate avea nevoie de ajutor pentru mers. Majoritatea celor afectați suferă, de asemenea, de vindecarea rănilor afectate. Chiar și leziunile minore pot duce la sângerare profuză sau răni care nu se vindecă. Articulațiile sunt adesea umflate și dureroase. Sindromul are un efect negativ asupra calității vieții pacientului și poate duce, de asemenea, la plângeri psihologice sau depresie.
Tratamentul acestui sindrom se face de obicei cu ajutorul medicației și ciorapilor de compresie. Nu există complicații. De asemenea, sunt necesare diverse terapii pentru a atenua permanent simptomele. Sindromul de obicei nu reduce sau afectează altfel speranța de viață.
Când trebuie să te duci la doctor?
Este necesar un medic în caz de tulburări circulatorii subite sau intense. Dacă se opresc sau cresc în intensitate, trebuie să fie înțelese ca un avertisment din partea organismului. Este nevoie de acțiuni, deoarece se pot dezvolta condiții acute de amenințare a sănătății în cazuri grave.
Restricțiile privind mișcarea, mersul nesigur, amețelile sau slăbiciunea internă trebuie prezentate unui medic. Dacă există modificări ale tenului, senzații anormale pe piele sau durere, persoana în cauză are nevoie de ajutor. Amețirea în extremități, o senzație de furnicături pe piele și percepția afectată sunt considerate neobișnuite. Aceștia ar trebui să fie prezentați unui medic imediat ce continuă să nu fie stabiliți timp de câteva zile sau săptămâni.
Umflarea, formarea ulcerelor sau edemului trebuie clarificate de către un medic. Consultați un medic dacă sunteți sensibil la presiune, dacă aveți modificări în straturile pielii sau dacă simțiți greutate interioară. Neregularitățile în vindecarea naturală a rănilor, creșterea temperaturii corpului sau o stare generală de boală trebuie examinate și tratate.
Este caracteristic bolii faptul că chiar și rănile mici prezintă o dezvoltare problematică. Dacă persoana în cauză observă o scădere a performanței fizice, dacă oboseala se dezvoltă rapid, dacă apare o stare generală de rău sau dacă există un nivel scăzut de reziliență, trebuie solicitat ajutor medical.
Tratament și terapie
Pentru pacienții cu sindrom post-trombotic, principiul de bază al utilizării compresiei este focalizarea tratamentului. Compresiile pot fi aplicate extern prin aplicarea de bandaje de compresie cu sau inițiate cu ciorapi de compresie medicală. Pompa musculară trebuie activată în timpul terapiei de compresie.
Din acest motiv, pacientul trebuie să mute în mod regulat și activ extremitatea afectată, de exemplu, cu bicicleta sau mersul pe jos. Unitățile de exercițiu nu trebuie să supraîncărce extremitatea afectată. Prin urmare, trebuie evitate sporturile de rezistență extremă. În poziția de repaus, extremitatea afectată este ideal ridicată pentru a oferi o ușurare suplimentară pentru sistemul venos deteriorat.
În cazuri individuale, pacienților li se administrează medicamente diuretice. Un anticoagulant cu inhibitori, cum ar fi coumarins, este mai des utilizat pentru a preveni tromboza repetată. Principiul de bază pentru timpul terapiei este mersul și minciuna în loc să stai în picioare și să stai. Trecutul recent a arătat că terapia de compresie constantă singură nu poate contracara suficient boala.
De aceea, mișcarea este un pas ineludabil în terapie. În cazurile severe de PTS, venele deteriorate pot fi înlocuite. În acest scop, fie venele donatoare sunt transplantate, fie părțile vene sunt produse cu ajutorul tehnologiei moderne, cum ar fi imprimanta 3D și utilizate pentru pacient.
profilaxie
Sindromul post-trombotic poate fi prevenit în măsura în care tromboza sistemelor venoase profunde poate fi prevenită. Atâta timp cât nu există tromboză, nu poate exista sindrom post-trombotic. În contextul trombozei, măsurile preventive includ, de exemplu, o dietă echilibrată, cu aport suficient de lichide și mult efort. Abstinența de la nicotină este, de asemenea, considerată o măsură preventivă. În plus, nu sunt recomandate perioade lungi de ședere sau de picioare.
== îngrijire ulterioară Aproape fiecare al doilea pacient dezvoltă un sindrom post-trombotic după o tromboză venală profundă. Simptomele pot deveni atât de severe încât pot duce la tulburări masive în viața de zi cu zi și capacitatea de a lucra. Vindecarea completă nu este posibilă, astfel încât îngrijirea ulterioară are ca scop îmbunătățirea circulației sângelui și reducerea durerii existente.
Prin urmare, este esențial un tratament consecvent și regulat cu examene de urmărire. Pilonii de bază ai îngrijirii ulterioare sunt terapia de compresie consecventă cu ciorapi de compresie (de obicei pe viață) și menținerea și îmbunătățirea mobilității pacienților afectați. Acest lucru se realizează, printre altele, prin fizioterapie adaptată cu îmbunătățirea și menținerea activității musculare în zonele afectate.
Aceasta asigură o mai bună funcție de pompare a mușchilor. La rândul său, reduce simptomele congestiei. În special, sindromul congestiei artrogenice (rigidizarea gleznei) trebuie prevenit. La fel de eficientă și necesară este și prescrierea drenajului limfatic pentru a preveni sentimentele de tensiune și de congestie.
În plus, trebuie asigurată o îngrijire atentă a pielii. Pielea este mai susceptibilă la leziuni și la agenți patogeni infecțioși, care în cel mai rău caz pot duce la complicații precum sepsis. Prin urmare, trebuie efectuate controale medicale periodice, după cum s-a menționat, pentru a contracara dezvoltarea ulcerelor venoase.
Puteți face asta singur
În cazul sindromului post-trombotic (PTS), pacientul trebuie să fie întotdeauna activ. Deoarece mai ales când boala nu este încă prea avansată, o mulțime de exerciții fizice ajută organismul să contracareze efectele secundare ale sindromului. Indiferent dacă sunt afectate venele brațului sau ale picioarelor, se recomandă sporturi și tipuri de exerciții fizice, cum ar fi drumeții, mersul cu bicicleta, mersul pe jos, etc. Cu toate acestea, trebuie evitată supraîncărcarea.
În general, următoarea regulă se aplică pacientului: „Mai bine să alergi și să te culci decât să stai și să stai.” Cu toate acestea, mai ales atunci când stai culcat, ar trebui să te asiguri, de asemenea, că extremitățile afectate sunt ridicate în mod constant. În același timp, zonele afectate trebuie comprimate. Acest lucru se realizează cel mai bine cu ciorapi de suport și / sau bandaje de compresie. Conform instrucțiunilor medicului, acestea trebuie purtate în mod constant. Întrucât acest lucru este adesea perceput de neplăcut de către pacient, această măsură terapeutică necesită un nivel ridicat de conformitate. O ciorap de compresie sau furtun nu numai că susține sistemul venos, dar protejează pielea de răni.
Dacă sindromul post-trombotic (PTS) este deja avansat, pacienții suferă adesea de retenție de apă și inflamații articulare. Inflamația poate fi răcită cu atenție chiar de către pacient. În cazul reținerii apei, trebuie să consultați un medic, care poate prescrie agenți de conducere a apei (diuretice).



.jpg)







.jpg)