sindrom mielodisplastic, mic de statura MDS, descrie diferite boli ale sângelui sau ale sistemului hematopoietic care, prin modificarea genetică a celulelor sanguine sănătoase, împiedică dezvoltarea și funcționalitatea deplină a acestora și în acest fel atacă și slăbește organismul. Probabilitatea dezvoltării sindromului mielodisplastic crește odată cu vârsta și crește brusc începând cu vârsta de 60 de ani.
Ce este sindromul mielodisplazic?

© logo3in1 - stock.adobe.com
Contrar credinței populare, a sindrom mielodisplastic fără cancer de sânge (leucemie). Deoarece leucemia mieloidă acută (AML) poate apărea ca o consecință în unele cazuri, a fost dată sinonime precum leucemie înfiorătoare sau pre-leucemie.
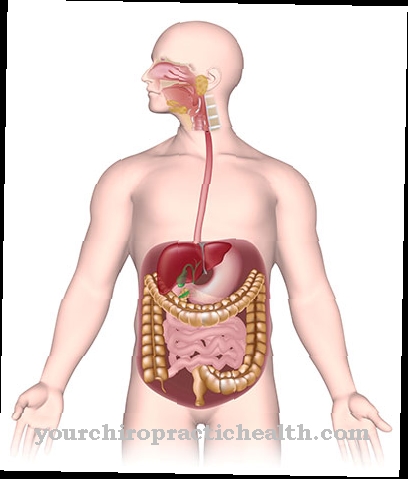
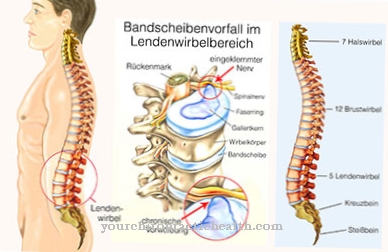
O paralelă cu leucemia este că, în sindromul mielodisplazic, măduva osoasă, centrul formării sângelui, este direct afectată, iar funcția sa esențială pentru organism este afectată.
În această boală, măduva osoasă nu mai este capabilă să producă suficiente globule albe din sânge (leucocite), globule roșii (eritrocite) și trombocite (trombocite) și astfel să asigure transportul de oxigen, menținerea sistemului imunitar și coagularea corespunzătoare a sângelui.
cauze
În nouă din zece cazuri de boală, nu există niciun motiv direct pentru a se dezvolta sindrom mielodisplastic a recunoaște. Restul se datorează fie consecințelor radiațiilor, fie chimioterapiei, cum ar fi este utilizat la pacienții cu cancer, ca așa-numitele sindroame mielodisplastice secundare sau la acțiunea substanțelor străine nocive și mai ales toxice, cum ar fi benzenul, care este conținut în benzină, de exemplu.
De asemenea, se presupune că mărfurile consumate frecvent, precum fumul de țigară, coloranții de păr, pesticidele sau alcoolul pot contribui, de asemenea, la dezvoltarea unui sindrom mielodisplastic.
Cu toate acestea, această teză nu a fost încă dovedită în mod durabil. Predispoziția ereditară la sindromul mielodisplastic și transmiterea bolii de la o persoană la alta sunt totuși excluse complet.
Simptome, afectiuni si semne
Aproximativ jumătate dintre cei afectați nu au deloc simptome, iar boala este descoperită doar întâmplător. La pacienții cu simptome, semnele cauzate de anemie sunt deosebit de importante. Dacă formarea de celule roșii din sânge este perturbată, acest lucru duce la o lipsă de oxigen. Persoanele afectate se simt obosiți și slabi, capacitatea lor de a face performanță și de concentrare scade clar.
Dacă trebuie să depuneți un efort, veți rămâne rapid fără suflare. Apare scurtă respirație și uneori bătăi cardiace rapide (tahicardie). Poate apărea și amețeli. Culoarea pielii este vizibil palidă. Totuși, producția de globule albe poate fi de asemenea afectată. Acest lucru poate fi observat în sistemul imunitar slăbit și în infecțiile recurente care pot fi însoțite de febră.
În unele cazuri, boala reduce numărul de trombocite în sânge. Deoarece acestea sunt responsabile de coagularea sângelui, leziunile sângerează mai mult și mai mult decât în mod normal. Gingiile sângerare sunt frecvente. Petechiae se poate forma și el. Este vorba de hemoragii punctiforme mici la nivelul pielii. Un alt simptom este mărirea splinei. Deoarece splina trebuie să acționeze mai mult din cauza lipsei de trombocite, crește în volum. Ficatul se poate mări, ceea ce se remarcă printr-o senzație de presiune în partea superioară dreaptă a abdomenului.
Diagnostic și curs
Primele semne ale apariției unuia sindrom mielodisplastic sunt foarte asemănătoare cu cele ale anemiei (anemie), în care nu mai există suficiente globule roșii în sânge pentru a distribui oxigenul suficient de repede în organism și acest lucru duce la simptome precum scurtarea respirației, paloare, oboseală, amețeli, dureri de cap și o rată a pulsului crescută și sunetul în urechi poate veni.
Din cauza lipsei globulelor albe, pot apărea mai multe infecții, care nu pot fi combătute chiar și cu un tratament țintit cu antibiotice. Ca urmare a lipsei de plachete de sânge suficiente, este adesea dificil de oprit și de sângerare neobișnuit de grea, de exemplu cu mici tăieturi sau intervenții chirurgicale. Vânătaie frecventă sau sânge în urină și scaun pot fi, de asemenea, primele semne ale sindromului mielodisplastic.
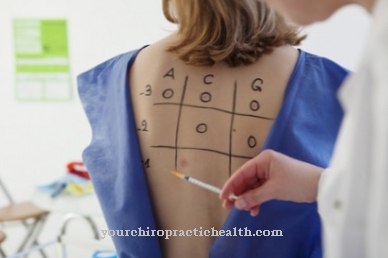
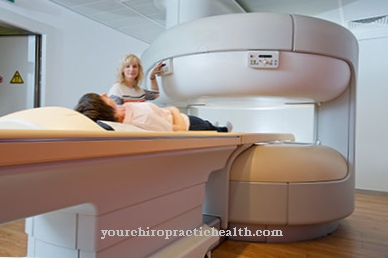
Dacă există suspiciuni, de obicei sunt efectuate analize de sânge detaliate și se analizează valorile sângelui pentru abateri și anomalii. În plus, un eșantion de măduvă osoasă este preluat de la șold și examinat pentru modificările cromozomilor, care apar în aproximativ 60 la sută din cazuri. Un sindrom mielodisplazic nu afectează organismul la fel de rapid și devastator ca leucemia, dar terapia ar trebui să înceapă rapid după diagnostic, deoarece altfel poate fi cauzată de infecții, de exemplu plămânii sau intestinele sau de o leucemia acută care se dezvoltă din sindromul mielodisplazic poate duce la circumstanțe care pot pune viața în pericol.
complicaţiile
Acest sindrom este cauza principală a anemiei severe. Acest lucru are, în general, un efect foarte negativ asupra stării de sănătate a pacientului și poate reduce semnificativ speranța de viață. Din cauza anemiei, persoanele afectate par foarte obosite și epuizate și nu mai participă activ la viață.
Există, de asemenea, slăbiciune și rezistența pacientului scade, de asemenea. Cei afectați nu se mai pot concentra și par foarte palizi. Mai mult, sindromul duce la o inimă de cursă și amețeli. Datorită fluxului sanguin redus, cei afectați suferă și de sunete la urechi și dureri de cap.
Calitatea vieții este semnificativ redusă, iar pacientul este adesea iritabil. Chiar și răni mici sau tăieturi pot provoca sângerări profuse, iar sângele poate apărea și în urină. De regulă, o vindecare completă a sindromului este posibilă numai prin transplantul de celule stem.
Mai mult, persoanele afectate depind de transfuzii regulate pentru a nu muri din cauza simptomelor. În cazuri severe, chimioterapia este de asemenea necesară, dar acest lucru poate duce la diverse reacții adverse. Fără tratament pentru sindrom, există o reducere semnificativă a speranței de viață pentru persoanele afectate.
Când trebuie să te duci la doctor?
Oboseala, oboseala rapidă și necesitatea crescută de somn sunt indicii ale unei nereguli existente. Dacă simptomele persistă mult timp sau dacă devin mai intense, este necesară vizita medicului. Tulburările de concentrare, atenție sau memorie ar trebui să fie cercetate și clarificate. Dacă nivelul de performanță scade și cerințele zilnice nu mai pot fi îndeplinite, trebuie consultat un medic. În cazul lipsei rezistenței obișnuite, a unei piele palidă sau a unei slăbiciuni interne, este necesară vizita medicului.
Dacă există tulburări ale ritmului cardiac, palpitații, amețeli sau instabilitate de mers, este recomandată vizita medicului. Un medic trebuie să i se prezinte o temperatură crescută a corpului, o stare generală de rău sau o stare de boală. Acestea sunt semnale de avertizare din partea organismului care necesită acțiune. Sângerarea spontană a gingiilor, modificările aspectului pielii, precum și vânătăile de neînțeles sunt semne ale unei deficiențe de sănătate.
Dacă persoana în cauză observă o umflare pe partea superioară a corpului sau apar tulburări funcționale generale, are nevoie de ajutor medical. Tulburările senzoriale în partea superioară a corpului, hipersensibilitatea la atingere sau efectele presiunii indică o neregularitate în organism. Dacă aveți aceste simptome, trebuie să consultați un medic cât mai curând posibil, pentru a putea fi elaborat un plan de tratament pentru ameliorarea simptomelor. În plus, bolile grave și acute trebuie excluse.
Tratament și terapie
A sindrom mielodisplastic în cele din urmă poate fi vindecat complet numai printr-un transplant de celule stem de succes. Toate celelalte metode de tratament sunt paliative, adică simptomele bolii sunt atenuate.
Deficitul de celule roșii poate fi, de exemplu. să fie combătut prin transfuzii de sânge obișnuite, lipsa trombocitelor de concentrate de trombocite. Vaccinările împotriva gripei și pneumococi și tratamentul cu antibiotice preventive sunt administrate pentru a preveni infecțiile. În plus, este recomandată igiena personală intensă și evitarea contactului cu posibilii purtători ai bolii.
Dacă tabloul clinic este deja foarte avansat, deseori se efectuează chimioterapia, ceea ce elimină celulele în creștere rapidă din măduva osoasă și sânge și, astfel, restabilește temporar numărul sangelui la o stare normală. Aceste metode variază foarte mult de la pacient la pacient și trebuie discutate și planificate întotdeauna individual cu medicul curant.
De aceea, Registrul MDS Düsseldorf există încă din 2003, cu scopul de a clasifica evoluția bolii mai individual și mai precis și, pe această bază, să poată dezvolta terapii adaptate pentru combaterea sindromului mielodisplazic.
Perspective și prognoză
Prognosticul pentru un sindrom mielodisplastic variază de la pacient la pacient. Depinde de tipul și întinderea bolii. În timpul MDS se formează o cantitate din ce în ce mai mare de celule sanguine imature. Prin urmare, există riscul ca sindromul să treacă într-o altă formă, prognosticul fiind și mai nefavorabil. Aceasta poate fi leucemie mielomonocitică cronică (CMML) sau leucemie mieloidă acută (AML).
În general, prognosticul MDS este destul de slab. Factorii, cum ar fi modificările cromozomiale complexe sau o proporție pronunțată de explozii în sânge, precum și o rată mare de degradare au un efect negativ. Același lucru este valabil și pentru bolile anterioare, sănătatea generală precară sau persoanele în vârstă.
Există diferențe între curs și speranța de viață care depind de grupul de risc respectiv. Speranța medie de viață pentru MDS cu risc ridicat este de cinci luni. Cu toate acestea, dacă terapia cu celule stem poate fi realizată, există chiar și posibilitatea unei vindecări. Această procedură este considerată a fi singura șansă de recuperare în MDS. Dacă riscul de îmbolnăvire este mai mic, pacientul are o speranță de viață de până la 68 de luni. Până la 70 la sută din toți bolnavii de MDS mor de sângerare, infecții sau consecințele leucemiei mieloide acute. Pentru a face prognosticul mai favorabil, este importantă întărirea sistemului imunitar. Pentru aceasta, bolnavul are nevoie de suficientă odihnă, de o dietă sănătoasă și de activități sportive.
profilaxie
Datorită eforturilor mari din ultimele decenii, tratamentul sindrom mielodisplastic din ce în ce mai eficient și mai eficient, astfel încât mulți dintre cei afectați au șansele mult mai mari de recuperare sau supraviețuire.
Dupa ingrijire
În cele mai multe cazuri, cei afectați au disponibile foarte puține sau limitate măsuri de urmărire directă. În primul rând, trebuie contactat din timp un medic, astfel încât să nu mai apară complicații sau reclamații. Vindecarea independentă nu poate avea loc.
Un diagnostic precoce are întotdeauna un efect foarte pozitiv asupra evoluției ulterioare a bolii, astfel încât persoana afectată ar trebui să vadă în mod ideal un medic la primele simptome și semne ale bolii. Cei afectați ar trebui să se protejeze deosebit de bine împotriva diferitelor infecții și inflamații ale acestei boli, astfel încât să nu existe complicații.
Sprijinul și îngrijirea propriei familii și a rudelor este foarte important și are un efect pozitiv asupra continuării acestei boli. Sprijinul psihologic poate fi de ajutor aici pentru a preveni depresia și alte tulburări psihologice. În multe cazuri, însă, această boală reduce speranța de viață a celor afectați.
Puteți face asta singur
Pentru cei afectați, este important în primul rând să clarificăm ce tip de boală suferă și ce opțiuni de terapie sunt disponibile.
Dacă tratamentul are loc prin chimioterapie, aceasta reprezintă o povară enormă pentru organism.În această perioadă, organismul are o nevoie crescută de nutrienți, care poate fi parțial acoperită de o schimbare a dietei. Dacă acest lucru nu este suficient, terapia de susținere cu micronutrienți adaptată nevoilor individuale trebuie realizată în cooperare cu medicul.
Dacă există posibilitatea unui transplant de celule stem, persoana în cauză poate organiza evenimente de donare împreună cu prietenii, familia și colegii, la care populația este solicitată să se înregistreze în baza de date a donatorilor de măduvă osoasă. Chiar dacă nu există un donator adecvat pentru dvs. printre cei înregistrați recent, aceasta poate însemna donația dorită pentru alții afectați.
Transfuziile regulate de sânge sunt o terapie obișnuită pentru a menține efectele secundare ale bolii cât mai scăzute. Cu toate acestea, acest lucru duce inevitabil la un exces de fier în organism. Pentru a evita deteriorarea organelor și a țesuturilor, aceasta trebuie eliminată din organism cu medicamente. Comprimatele necesare pentru acest lucru trebuie luate foarte conștiincios, chiar dacă apar reacții adverse, deoarece un exces de fier provoacă simptome atunci când organismul a avut deja daune permanente.

.jpg)
.jpg)
.jpg)







.jpg)
.jpg)
.jpg)
.jpg)
.jpg)