Administrarea parenterală sau non-orală a heparinei în scopul inhibării coagulării sângelui este heparizarea numit. Fie heparina cu greutate moleculară mică, mai puțin rapidă, este utilizată pentru profilaxia trombozelor și embolismelor, fie heparinei nefracționate pentru tratamentul trombozelor și embolismelor.
Cele mai frecvente indicații pentru utilizarea preventivă a anticoagulantului clasic sunt operațiile, fibrilația atrială și valvele cardiace artificiale realizate din material non-biologic.
Ce este heparinizarea?

Heparinele sunt polizaharide care aparțin glicozaminoglicanilor cu un număr variabil de aminozaharide. Heparine cu lungimea lanțului mai mare de cinci monosacharide au efect anticoagulant.
Cu o lungime a lanțului de 5 până la 17 monosacharide, ele sunt numite heparine cu greutate moleculară mică (LMWH), iar de la o lungime a lanțului de 18 sau mai multe monosacharide, ele sunt numite heparine nefracționate (UFH). LMWH și UFH au proprietatea de a lega anumite trombine foarte eficient, astfel încât cascada de coagulare este întreruptă și explică proprietățile anticoagulante ale heparinelor. Când se administrează heparină, limbajul medical distinge, de obicei, între heparinizarea completă cu UFH și heparinizarea cu LMWH. Heparinizarea completă cu UFH (opțional, de asemenea, cu LMWH) este utilizată pentru a trata embolia sau tromboza acută.
Heparinizarea cu NHM cu acțiune mai lentă este o măsură de siguranță în situații sau condiții care ar putea provoca formarea cheagurilor de sânge. În medicina de laborator, termenul de heparinizare completă se referă la adăugarea de heparină la probele de sânge integral și la udarea dispozitivelor care vin în contact cu sângele pentru a preveni coagularea.
Funcția, efectul și obiectivele
Coagularea sângelui este un proces complex în care sunt implicați o serie de factori de coagulare, care trebuie să asigure că sângele nu coagulează în locul nepotrivit la momentul nepotrivit. În cazul rănilor externe, situația este încă relativ simplă, deoarece prezența oxigenului molecular în aer poate accelera coagularea.
În cazul sângerărilor interne, este mult mai dificil să controlați coagularea necesară pentru a distinge sângerarea internă, în care coagularea este esențială, de alte situații în care sângele trebuie să curgă prin vase îngustate. În acest caz, coagularea care duce la formarea trombului ar putea să nu salveze viața, ci să pună în pericol viața. Cu toate acestea, anumite situații sunt predestinate pentru formarea trombilor, care poate provoca o tromboză într-un singur loc sau o embolie dacă este răspândită în altă parte. În cazurile în care există riscuri cunoscute pentru dezvoltarea trombilor, o doză relativ slabă de heparinizare cu heparină în greutate moleculară în mare parte este efectuată din motive profilactice.
Efectul anticoagulant este destinat să contracareze formarea de trombi, care ar putea duce la tromboză, embolie, atac de cord sau un accident vascular cerebral. Heparina necesară nu trebuie furnizată oral deoarece heparina nu poate fi absorbită de sistemul digestiv. Prin urmare, heparina este de obicei injectată subcutanat sau intravenos.
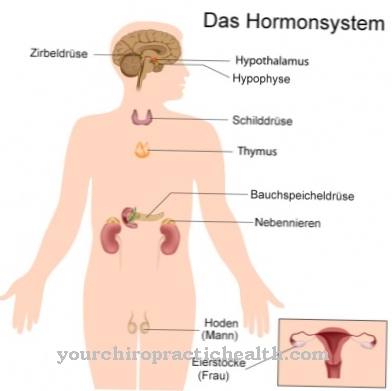
Evident, evoluția nu a considerat această posibilitate importantă, deoarece organismul însuși sintetizează cantitatea necesară de heparină - în principal de către mastocitele sistemului imunitar -, dar plasma sanguină nu poate ajunge în mod natural la o concentrație care ar fi suficientă pentru profilaxie. În mod obișnuit, heparinizarea se efectuează înainte și după operație și dacă persistă fibrilația atrială.
În cazul valvelor cardiace artificiale care nu sunt fabricate din material biologic, se recomandă heparinizarea pe tot parcursul vieții sau o altă formă adecvată de anticoagulare. În plus, există un număr mare de alte indicații pentru care se recomandă heparinizarea. Aproape toate celelalte indicații pot fi asociate cu tromboze, embolii sau infarcturi locale care au apărut deja și au fost tratate. În cazul heparinizării complete cu heparine nefracționate, timpul de tromboplastină parțială trebuie verificat pentru a putea stabili doza corectă.
Riscuri, efecte secundare și pericole
În cele din urmă, heparinizarea completă cu UFH presupune mersul unei anumite strângeri între supradozaj și subdozare. Subdosarea oferă, în final, prea puțin efect preventiv împotriva formării trombilor și, prin urmare, o protecție insuficientă împotriva trombozei, embolismului, infarctului miocardic și accidentului vascular cerebral, fără a fi observate faptele decât dacă se verifică timpul tromboplastinei, ceea ce permite să se tragă concluzii cu privire la protecția coagulării.
Supradozajul este imediat mai problematic, deoarece poate duce la sângerare internă. Cu heparinizare - în special cu UFH - trombocitopenie (HIT) indusă de heparină de tip I sau II se poate dezvolta în cazuri rare.HIT de tip I este asociat cu o scădere temporară a numărului de trombocite, care de obicei crește din nou automat, astfel încât, de obicei, nu este necesar un tratament specific. HIT de tip II, care apare atunci când sistemul imunitar reacționează la heparinizare cu anticorpi, este mult mai problematic. Pe de o parte, numărul de trombocite scade la mai puțin de jumătate din valoarea normală, iar efectul de heparinizare este inversat.
Tendința de coagulare a sângelui nu este inhibată, ci crește, astfel încât riscul de tromboză sau embolie crește. Tratamentul pe termen lung cu heparină poate duce la efecte osteoporotice cu densitate osoasă redusă măsurabil și fracturi ale corpului vertebral. Dacă se observă unul dintre efectele secundare grave, heparina trebuie întreruptă și trebuie utilizat un alt anticoagulant.
Un efect secundar rar al heparinizării este o creștere reversibilă a transaminazelor din plasma sanguină, ceea ce este de obicei un indiciu al afectării ficatului sau inimii. Transaminazele joacă un rol important în metabolismul aminoacizilor pentru transferul grupărilor amino. Transaminazele se găsesc de obicei în citosolul celulelor, mai degrabă decât ca enzime libere din sânge.











.jpg)