A Spondylodiscitis Cu o incidență de 1: 250.000, este o infecție inflamatorie rară a discului intervertebral cu implicarea corpurilor vertebrale adiacente. Cu un raport mediu de 3: 1, bărbații sunt mai susceptibili să sufere de spondilodiscită decât femeile, cu vârful de vârstă, de obicei între 50 și 70 de ani.
Ce este spondilodiscita?

© freshidea - stock.adobe.com
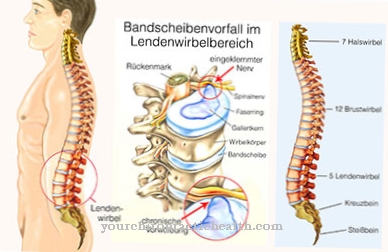
La fel de Spondylodiscitis este o inflamație rară a spațiului discului intervertebral și a corpurilor vertebrale adiacente, care se datorează de obicei unei infecții bacteriene.
Boala este atribuită spectrului osteomielitei (inflamație osoasă sau a măduvei osoase). Spondilodiscita este adesea caracterizată prin simptome inițial nespecifice, motiv pentru care boala este diagnosticată numai după două până la șase luni în multe cazuri. În general, în funcție de cauza de bază, se face o distincție între spondilodiscita endogenă și cea exogenă.
În cazul spondilodiscitei endogene, focalizarea declanșatoare a infecției este localizată în structuri îndepărtate de corpul vertebral, din care agenții patogeni colonizează unul sau mai multe corpuri vertebrale prin răspândirea hematogenă (prin fluxul sanguin), afectând adesea segmentele ventrale ale coloanei vertebrale. În schimb, spondilodiscita exogenă este cauzată, printre altele, de injecții apropiate de corpul vertebral sau de intervenții chirurgicale.
cauze
A Spondylodiscitis În cele mai multe cazuri, acest lucru poate fi identificat către o infecție primară a discului intervertebral de către bacterii, ciuperci sau, în cazuri rare, paraziți, cu colonizarea bacteriană în majoritatea cazurilor.
Cei mai frecventi agenți patogeni bacterieni sunt Staphylococcus aureus și Escherichia coli cu 30 până la 80%. În plus, spondilodiscită cu boli reumatice inflamatorii, cum ar fi artrita reumatoidă sau spondilita anchilozantă, expunerea la noxe chimice, de exemplu în contextul chemonucleolizei enzimatice, precum și în rareori asociate cu chirurgia discului lombar (între 0,1% și 3%).
Agenții patogeni afectează discul intervertebral endogen sau exogen și se răspândesc în corpurile vertebrale adiacente, unde provoacă procese distructive în țesutul osos. Spondilodiscita endogenă este cauzată în multe cazuri de tuberculoză, care ulterior se manifestă și pe schelet sau pe coloana vertebrală (spondilodiscită tuberculoasă).
Simptome, afectiuni si semne
Spondilodiscita sau inflamația discului intervertebral se manifestă prin simptome și forme foarte diferite. Localizarea și cauza inflamației sunt decisive pentru simptome. În plus față de cursuri complet lipsite de claritate, există și cursuri de boală septică care pot pune viața în pericol. La început, în general, nu există simptome, astfel încât spondilodiscita rămâne de obicei nedetectată la început.
Apoi poate urma o fază în care durerea se agravează rapid. Durerea apare de obicei local pe zona afectată. Acestea sunt dureri de presiune sau lovituri care cresc odată cu stresul. Durerea la nivelul coloanei cervicale adesea radiază la gât și la brațe. Dacă există inflamație la nivelul coloanei vertebrale lombare, durerea radiază adesea către picioare.
Mobilitatea coloanei vertebrale este sever restricționată. Dacă inflamația se răspândește, durerea nu mai este localizată, ci afectează întreg spatele. Cea mai frecventă formă de spondilodiscită este cauzată de o infecție bacteriană. În contextul spondilodiscitei bacteriene, pe lângă durerea tipică, există și febră, oboseală și dureri ale membrelor, adică semne ale unei infecții generale.
În cazuri rare, deficitele neurologice, simptomele paraliziei și iritarea severă a rădăcinilor nervoase sunt, de asemenea, posibile cu spondilodiscită. Iritarea rădăcinii nervoase agravează întreaga situație a durerii din corp. Ele provoacă durerea să fie resimțită și mai puternic în alte zone ale corpului în afara sursei reale de durere.
Diagnostic și curs
O suspiciune a prezenței unuia Spondylodiscitis rezultă din simptome clinice caracteristice, cum ar fi lovirea, căderea călcâiului și durerea de compresiune cu durere de presiune mică sau deloc, ameliorează postura și durerea atunci când stai în picioare și în timpul înclinării (aplecarea înainte).
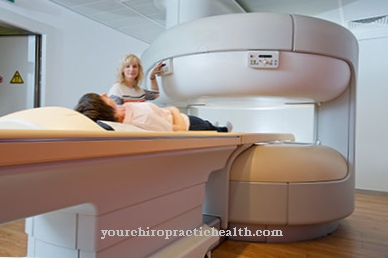
Diagnosticul este confirmat prin proceduri imagistice (radiografie, CT, MRT), care permit, de asemenea, o evaluare a modificărilor la nivelul coloanei vertebrale și a proceselor inflamatorii. În plus, în special în cazurile acute, markerii de inflamație în ser (inclusiv CRP, leucocite) și rata de sedimentare a eritrocitelor (ESR) sunt crescute. În diagnosticul diferențial, spondilodiscita trebuie diferențiată de osteochondroza erozivă, distrugerea legată de tumoră, spondilartrita anchilozantă și boala Scheuermann.
Dacă nu este tratat, spondilodiscita poate avea simptome severe cu un curs de pericol pentru viață (aproximativ 70 la sută). Dacă este lăsată netratată, spondilodiscita poate duce și la imobilitate, pseudartroze, malpoziții și un sindrom de durere cronică. Prognosticul spondilodiscitei depinde de gravitatea bolii. În multe cazuri, mai ales cu distrugerea progresivă a corpurilor vertebrale, pot fi observate reclamații post-terapeutice (inclusiv deficite motorii, hipoxestie).
complicaţiile
Spondilodiscita duce în primul rând la durere severă la persoana afectată. În cele mai multe cazuri, acest lucru apare sub formă de tandrețe. Cu toate acestea, ele pot apărea și sub formă de durere de repaus și au un efect negativ asupra somnului persoanei în cauză. Pacienții suferă de probleme de somn și, astfel, posibil de depresie sau alte tulburări mentale.
Spondilodiscita poate duce, de asemenea, la febră și oboseală generală și oboseală la pacient. Unele persoane pierd și în greutate și au transpirații nocturne. Calitatea vieții pacientului este limitată sincer și redusă de spondilodiscită. Tratamentul pentru această boală se face de obicei fără complicații. Cu ajutorul medicamentelor, simptomele pot fi limitate și se pot reduce infecțiile.
Cu toate acestea, calmantele nu trebuie luate pe o perioadă lungă de timp, deoarece acestea pot deteriora stomacul. În cazuri severe, spondilodiscita poate duce și la otrăvirea sângelui, ceea ce poate duce la moarte. Cu toate acestea, dacă tratamentul are succes, speranța de viață a pacientului nu va fi restricționată sau redusă negativ.
Când trebuie să te duci la doctor?
Un medic este necesar în caz de mobilitate restrânsă, durere la membre sau simptome de paralizie. Durerea, tulburările de sensibilitate, febra și oboseala sunt alte plângeri care trebuie investigate și tratate. O stare generală de rău, o scădere a performanței fizice și mentale și iritabilitatea sunt indicii ale spondilodiscitei. Pentru a face diagnosticul trebuie consultat un medic. Apoi este elaborat un plan individual de tratament pe baza reclamațiilor existente.
În cazul în care durerea este prezentă, medicația pentru calmarea durerii nu trebuie luată niciodată pe propria răspundere. Pentru a evita riscurile și efectele secundare, trebuie consultat în prealabil un medic. Dacă o atingere ușoară sau presiunea asupra zonei afectate duce la o creștere semnificativă a simptomelor, sunt necesare examinări suplimentare pentru a clarifica cauza. Mersul nesigur, un risc crescut de accidente și evitarea mișcărilor indică boală.
Dacă există, de asemenea, probleme de comportament sau nereguli emoționale, observațiile trebuie discutate cu un medic. Deoarece spondilodiscita poate duce la intoxicații sanguine în cazuri grave, există un pericol potențial pentru viață. Trebuie să fie prezentată unui medic o senzație internă de căldură sau o răspândire a anomaliilor existente cât mai curând posibil. Tulburările de transpirație sau somn sunt, de asemenea, simptome comune ale bolii, cum ar fi schimbările de dispoziție sau oboseala. Este indicat să consultați imediat un medic.
Tratament și terapie
Măsurile terapeutice includ într-una Spondylodiscitis În primul rând, imobilizarea adecvată (inclusiv orteze și / sau repaus la pat) și protecția secțiunii afectate în special a coloanei vertebrale, precum și antibioterapie, antifungică sau antiparazitară.
La baza tratamentului spondilodiscitei bacteriene stă detectarea agentului patogen specific prezent, care poate fi realizat folosind o cultură de sânge sau biopsie (intraoperatorie), precum și rezistogramă sau antibiogramă. În cazul spondilodiscită acută pronunțată, terapia cu antibiotice cu spectru larg poate fi inițiată înainte ca rezistogramă să fie disponibilă, deși acest lucru ar trebui să țină seama de cei mai probabili agenți patogeni (Staphylococcus aureus, Escherichia coli).
Antibioticele sunt administrate intravenos sau parenteral (trecut intestinul) în primele două până la patru săptămâni. Dacă parametrii de inflamație sunt normalizați și starea generală a persoanei afectate este îmbunătățită, de obicei, poate fi trecută la aportul oral. O extensie a antibioterapiei este recomandată pentru grupurile de risc.
Dacă spondilodiscita este cauzată de o infecție micotică sau parazitară, se folosește în mod analog o terapie antifungică sau antiparazitară. În același timp, simptomele durerii existente trebuie tratate în consecință cu analgezice (analgezice).
Dacă sepsisul, deficiențele neurologice, instabilitățile și / sau deformările potențiale pot fi găsite în segmentele coloanei vertebrale afectate sau dacă măsurile conservatoare nu au succes, se poate efectua o intervenție chirurgicală pentru a îndepărta focalizarea infecției provocând spondilodiscită (debridare) și pentru a stabiliza segmentul coloanei vertebrale afectate (interpoziția cipului) ) trebuie afișat.
Vă puteți găsi medicamentul aici
➔ Medicamente pentru durerile de spateprofilaxie
unu Spondylodiscitis poate fi prevenit printr-o terapie adecvată a bolilor infecțioase. Diabetul zaharat, insuficiența renală, obezitatea, tumorile, tuberculoza, bolile sistemice, consumul de droguri, bolile de inimă și circulație, precum și HIV sunt factori predispozanți și trebuie tratați prompt și constant pentru a preveni spondilodiscita.
Dupa ingrijire
Întrucât spondilodiscita nu se poate vindeca de la sine, persoana afectată ar trebui, în primul rând, să consulte un medic într-un stadiu incipient pentru a preveni apariția altor plângeri și complicații. În multe cazuri, măsurile de urmărire sunt limitate semnificativ sau nu sunt chiar disponibile pentru cei afectați.
În majoritatea cazurilor de spondilodiscită este necesar să luați diverse medicamente pentru a limita simptomele și pentru a le ameliora complet. Persoana afectată trebuie să acorde întotdeauna atenție dozelor corecte și aportului regulat pentru a contracara simptomele în mod corespunzător. Dacă ceva nu este clar sau dacă aveți întrebări, trebuie să consultați întotdeauna un medic.
De asemenea, trebuie consultat medicul dacă există reacții adverse severe. Atunci când luați antibiotice, trebuie menționat că acestea nu trebuie luate împreună cu alcoolul pentru a nu afecta efectul. Mai mult, controalele periodice efectuate de un medic sunt foarte importante chiar și după un tratament de succes. Spondilodiscita de obicei nu reduce speranța de viață a celor afectați.
Puteți face asta singur
Faza acută depășește adesea o perioadă de 8 săptămâni, indiferent dacă este solicitat un tratament conservator sau chirurgical. În acest timp, trebuie respectat repausul absolut al patului. Prin urmare, pacientul trebuie să se ocupe cât mai curând de o orteză trunchiară stabilizantă, astfel încât să își poată schimba poziția în pat în mod autonom. Mai mult, trebuie să înveți cum să folosești o lenjerie de pat și cum să mănânci pe partea ta, deoarece șederea îndelungată și aplecarea sunt absolut contraindicate. Pernele de poziționare pentru relieful coloanei vertebrale trebuie așezate sub picioare la intervale regulate în poziție supină. În plus, pacientul sau îngrijitorul trebuie să verifice pielea punctele de presiune și ulcerul de decubit zilnic.
După faza acută, majoritatea încep să se adapteze permanent la secvențele și restricțiile mișcării fiziologice schimbate. Pentru aceasta, este necesar să se străduiască un tratament optim al durerii cu medicamente, fizioterapie și măsuri fizice. Poate fi necesară adaptarea locului de muncă, de exemplu, transformând biroul într-un birou stand.
În plus față de ajustarea în greutate, o mișcare adaptată la durere și fază ar trebui să fie concentrată pentru a construi mușchi în spate și stomac.O reproiectare prietenoasă a vieții de zi cu zi înseamnă, de exemplu, că nu trebuie ridicate încărcături de peste 5 kg, nu trebuie să fie purtate încălțăminte cu tocuri și să nu fie aleasă nicio saltea cu capetă ridicată.

.jpg)
.jpg)
.jpg)

.jpg)







.jpg)
.jpg)
.jpg)
.jpg)
.jpg)