diabetologie este o specialitate medicală care se ocupă cu diagnosticul și terapia diabetului zaharat. Diabetul zaharat este o boală metabolică care este asociată cu excesul de zahăr.
Ce este diabetologia?

Până în 2003, diabetologia nu era o specialitate medicală de specialitate recunoscută, ci putea fi învățată doar la cursuri de pregătire în conformitate cu dreptul privat. Începând cu 2003, însă, unele state federale au oferit posibilitatea de a se antrena pentru a deveni un medic generalist calificat diabetologic.
Toți medicii care au lucrat în acest domeniu timp de cel puțin un an și jumătate și care au trecut, de asemenea, un examen la Asociația Medicală pot utiliza suplimentul de diabetologie. În rezumat, în prezent există trei grupuri diferite de diabetologi: internisti cu accent pe endocrinologie și diabetologie, medici cu denumirea suplimentară de diabetologie și diabetologi, conform DDG (Societatea Germană de Diabet). Cu toate acestea, este comun pentru toți că sunt preocupați în primul rând de tratamentul diabetului zaharat.
Tratamente și terapii
Diabetul zaharat, cunoscut și sub numele de diabet, este o boală metabolică în care crește nivelul de zahăr din sânge. În esență, boala poate fi împărțită în două tipuri. La pacienții cu diabet zaharat de tip 1, există o deficiență absolută de insulină datorită distrugerii celulelor producătoare de insulină din pancreas.
În diabetul zaharat tip 2, insulina este de obicei încă prezentă. Cu toate acestea, aceasta nu mai poate îndeplini funcțiile sale datorită rezistenței la insulină. Fără insulină, glucoza din sânge nu mai poate fi absorbită în celulele corpului. Există un exces de zahăr. Diabetul gestational este cunoscut si sub denumirea de diabet de tip 4. Este o tulburare de toleranță la glucoză. Cu toate acestea, la majoritatea femeilor cu diabet gestațional, metabolismul zahărului se reglează din nou după naștere.
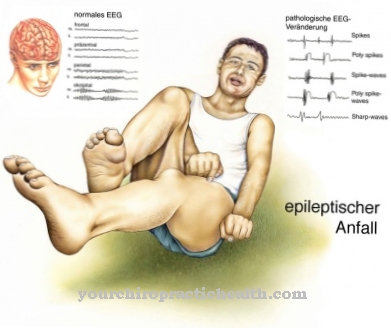
Pierderea bruscă în greutate este tipică pentru primul debut al diabetului de tip 1. Cei afectați pierd mai multe kilograme de greutate în câteva zile sau câteva săptămâni. În plus, suferă de sete constantă, urinare frecventă, vărsături, dureri abdominale și dureri de cap.
Mulți diabetici de tip 2 adesea nu au simptome deloc de ani buni. Întrucât pacienții sunt adesea supraponderali, pierderile în greutate mici sunt greu observabile. Setea crescută sau urinarea crescută apare numai atunci când nivelul de zahăr din sânge este ridicat masiv. Simptomele sunt adesea foarte necaracteristice, în special la începutul bolii. Se dezvoltă oboseală, slăbiciune, sensibilitate crescută la infecții și tulburări de vedere.
Nivelul crescut de zahăr din sânge dăunează diferitelor structuri ale corpului, astfel încât în diabetul zaharat pot apărea diferite boli de însoțire și secundare. Prin urmare, în tratamentul diabetului zaharat, de obicei este necesară o rețea de medici diferiți. Mai mult de 80% din toți diabeticii suferă de hipertensiune arterială. Motivele acestui lucru sunt, pe de o parte, depunerile de zahăr în vase și, pe de altă parte, suprimarea formării și reparației vaselor de sânge în caz de deteriorare. Această afectare vasculară are un efect negativ asupra multor organe.
În retină, de exemplu, ele duc la retinopatia diabetică, o boală a retinei. Retinopatia diabetică este principala cauză a orbirii în lumea occidentală. Aproximativ un sfert din toți diabeticii suferă de neuropatii, adică boli ale sistemului nervos periferic. Acestea se exprimă, de exemplu, în tulburări senzoriale, parestezie sau durere. În diabetologie, se acordă o atenție specială neuropatiilor. Ele sunt motivul pentru care atacurile de cord nu sunt adesea observate la diabetici. Atacurile de cord la diabetici sunt adesea tăcute din cauza neuropatiilor.
Metode de diagnostic și examinare
În diabetologie se efectuează un test de zahăr din sânge pentru a face un diagnostic. Sângele este prelevat din vena pacientului cu post. Glicemia în post nu trebuie să depășească o valoare de 126 mg / dl. Într-o probă de sânge la întâmplare, chiar și în stare de post, valoarea glicemiei nu trebuie să depășească 200 mg / dl.
Pentru ca diagnosticul de diabet zaharat să poată fi făcut, trebuie să fie disponibil un nivel crescut de zahăr din sânge (post sau coincident) sau un test patologic de toleranță orală la glucoză, fie de cel puțin două ori. În testul de toleranță la glucoză, pacientul bea o anumită cantitate de glucoză, care este dizolvată în apă. Apoi, sângele este extras de la pacient după 60 de minute și după 120 de minute. Dacă valorile măsurate ale glicemiei depășesc valorile normale, se poate presupune diabetul zaharat. Nivelul de HbA1C în sânge este determinat pentru monitorizarea pe termen lung. Aceasta oferă informații despre nivelurile de zahăr din sânge din ultimele opt săptămâni.
Datorită complicațiilor periculoase asociate cu diabetul zaharat, scopul diabetologiei este de a controla optim zahărul din sânge al pacientului. Toți diabeticii primesc pregătire pentru diabet. Aici înveți cum îți poți influența nivelul de zahăr cu dieta și exercițiile fizice. Îngrijirea picioarelor este, de asemenea, în program.
Picioarele sunt în special în risc în diabetul zaharat. Datorită alimentării cu sânge slabă în diabet, leziuni mici pot apărea cu ușurință pe picioare, care apoi se vindecă prost. Datorită polineuropatiei, pacienții deseori observă cu greu aceste leziuni, astfel încât inflamația se răspândește rapid. Rezultatul este temutul picior diabetic. Participanții la curs, de asemenea, învață cum să-și monitorizeze corect nivelul de zahăr din sânge și ce să facă dacă glicemia este prea mare sau prea mică.
Desigur, atitudinea de droguri a diabeticilor este și sarcina diabetologiei. Principalul ingredient activ în terapia diabetului de tip 2 este metformina. Metformina scade nivelul zahărului din sânge, inhibă producția de zahăr în ficat și reduce absorbția zahărului din intestine în sânge. Metformin îmbunătățește, de asemenea, utilizarea zahărului.
Diabeticii de tip 1 depind de injecțiile de insulină pe viață. O dată sau de două ori pe zi, pacienții se injectează cu un stilou insulină sau o seringă așa-numită insulină de întârziere sau un analog cu insulină cu acțiune lungă.



.jpg)





.jpg)





.jpg)