Acylaminopenicillins sunt antibiotice cu spectru larg care sunt în principal eficiente împotriva bacteriilor gram-negative. Ingredientele lor individuale active sunt utilizate în special pentru combaterea așa-numitelor germeni de spital, cum ar fi Pseudomonas aeruginosa sau enterococi. Cu toate acestea, acilaminopenicilinele nu sunt stabile și beta-lactamază.
Ce sunt acilaminopeniciline?
Acilaminopenicilinele sunt antibiotice cu spectru larg care aparțin grupului de peniciline. O caracteristică specială a structurii lor moleculare este deținerea unui inel beta-lactam. În cazul acilaminopenicilinelor, însă, inelul beta-lactam nu este protejat împotriva atacului așa-numitei beta-lactamază, care este produsă de anumite bacterii. Mai mult, acilaminopenicilinele nu sunt stabile împotriva influenței acizilor.
Acilaminopenicilinele sunt utilizate în special pentru combaterea bacteriilor gram-negative ale speciilor Pseudomonas sau Proteus. Ca antibiotice cu spectru larg, pot funcționa, de asemenea, împotriva unor bacterii gram-pozitive.
Principalii reprezentanți ai grupului de acilaminopeniciline sunt ingredientele active azlocilină, mezlocilină, piperacilină sau ampicilină. Datorită beta-lactamazei și instabilității acide, acilaminopenicilinele sunt administrate perenteral sub formă de perfuzii venoase sau musculare.
Efect farmacologic asupra organismului și organelor
Ca toate penicilinele, acilaminopenicilinele intervin și în metabolismul bacteriilor. După penetrarea celulei bacteriene, acestea inhibă acumularea peretelui celular bacterian. Inelul lor beta-lactam se deschide în plasma celulară a bacteriei și, atunci când este deschis, se leagă de enzima bacteriană D-alanine transpeptidaza.
Cu ajutorul D-alaninei transpeptidaza, reziduurile de alanină din peretele celular al celulei bacteriene sunt conectate între ele. Prin blocarea acestei enzime, această legătură nu mai poate avea loc. Bacteria pierde apoi capacitatea de a se diviza în continuare și moare în proces.
Dezvoltarea bacteriană a rezistenței la antibiotice la antibiotice a penicilinelor se bazează pe capacitatea bacteriei de a sintetiza enzima beta-lactamază. Beta-lactamază descompune inelul beta-lactam al antibioticului înainte de a putea interfera cu metabolismul. Acilaminopeniciline nu sunt, de asemenea, protejate împotriva atacului de beta-lactamază, deoarece inelul din moleculă este liber accesibil. Cu toate acestea, acilaminopenicilinele sunt capabile să lupte cu germenii rezistenți cu o aplicație specială.
Deoarece acilaminopenicilinele nu sunt stabile și beta-lactamază stabilă, ele trebuie injectate parenteral. În acest fel, acestea intră imediat în fluxul sanguin printr-o injecție venoasă. Injectarea în mușchi este de asemenea posibilă. Imediat după administrare, ingredientul activ pătrunde în celula bacteriei și împiedică peretele celulei bacteriene să se construiască mai departe. Bacteria nu este ucisă în primul rând. Cu toate acestea, moare pentru că nu mai poate diviza.
Acilaminopenicilinele sunt adesea utilizate în combinație cu inhibitori de beta-lactamază pentru a depăși rezistența la antibiotice a bacteriilor care trebuie controlate. Inhibitorul beta-lactamazei, după cum sugerează și numele, inhibă activitatea enzimei bacteriene beta-lactamază și poate crește astfel efectul acilaminopenicilinelor.
Timpul de înjumătățire a acilaminopenicilinelor în organism este de aproximativ o oră. 60% dintre ei sunt apoi excretați prin rinichi, în mare parte nemodificați.
Aplicație și utilizare medicală
Acilaminopenicilinele sunt utilizate pe scară largă ca antibiotice cu spectru larg în combaterea infecțiilor cu germenii oportuniști Pseudomonas aeruginosa sau enterococii. De regulă, aceste bacterii nu sunt foarte infecțioase. Cu toate acestea, pot provoca infecții grave la persoanele imunocompromise.
Acestea sunt mai ales infecții nosocomiale (infecții cu germeni spitalici). Acești germeni intră în organism în special prin răni pe piele sau mucoase. Deseori provoacă pneumonie la pacienții din unitățile de terapie intensivă. Mai mult, ele pot provoca boli ale tractului urinar după operații urologice sau utilizarea cateterilor permanenți, infecții purulente ale pielii în răni și chiar sepsis.
Piperacilina are cea mai largă gamă de aplicații printre acilaminopeniciline și, de asemenea, printre peniciline. Acționează împotriva bacteriilor gram-negative, cum ar fi enterobacterii, Pseudomonas aeruginosa și anaerobe, precum și împotriva germenilor gram-pozitivi. Deși efectul său împotriva bacteriilor gram-pozitive este mai rău decât cel al altor peniciline, este considerat suficient în contextul unui efect cu spectru larg.
Pe lângă utilizarea sa în combaterea germenilor din spital, piperacilina este folosită și pentru infecții urogenitale, gonoree, abcese în zona abdominală, pneumonie, sepsis, endocardită bacteriană, infecții în răni și arsuri, precum și pentru infecții osoase și articulare.
Piperacilina este administrată atât ca un singur preparat, cât și în combinație cu inhibitori de beta-lactamază. Ingredientul activ azlocilină, pe de altă parte, este deosebit de eficient împotriva enterococilor și Pseudomonas aeruginosa. Este adesea utilizat împreună cu cefalosporina pentru infecții foarte severe cauzate de agenți patogeni necunoscuți.
Mezlocilina are, de asemenea, un spectru larg de activitate. Cu toate acestea, este mai puțin eficient decât azlocilina în tratarea infecțiilor cu Pseudomonas. Ampicilina este, de asemenea, un antibiotic cu spectru larg, dar, în general, este mai puțin eficientă decât orice altă acilaminopenicilină.
Riscuri și reacții adverse
În plus față de numeroasele efecte pozitive, utilizarea acilaminopenicilinelor are și riscuri în unele cazuri. Înainte de a le utiliza, trebuie verificat întotdeauna dacă există hipersensibilitate la peniciline. Este posibil să existe o alergie încrucișată cu alte antibiotice beta-lactam. Dacă este cazul, există riscul de șoc anafilactic atunci când se utilizează acilaminopeniciline. Prin urmare, utilizarea acilaminopenicilinelor este absolut contraindicată în prezența hipersensibilității la penicilină.
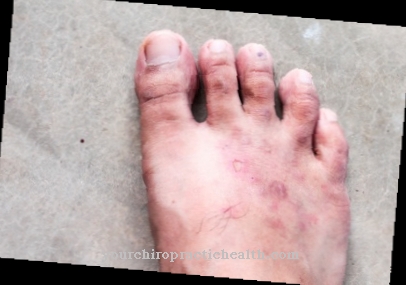
În cazuri rare, pot apărea și alte efecte secundare nedorite. Sunt posibile așa-numitele pseudo-alergii cu înroșirea pielii, erupții cutanate și mâncărimi.
Foarte rar se observă febra medicamentoasă, eozinofilia, umflarea nedureroasă a pielii (edemul lui Quincke), anemia, inflamația vasculară, inflamația renală sau chiar o creștere permanentă a trombocitelor. În general, riscurile sunt aproximativ aceleași cu cele observate la utilizarea altor antibiotice.










.jpg)
.jpg)
.jpg)
.jpg)
.jpg)